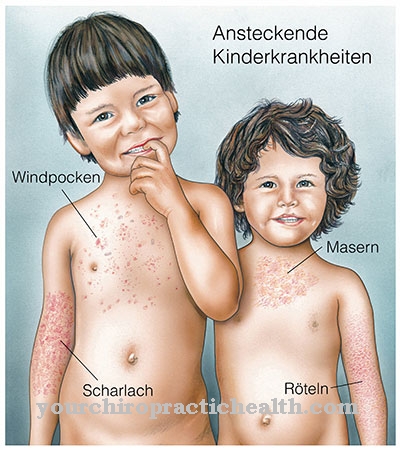
هم مرض الطفولة المعروف الحصبة الألمانية. يتميز هذا المرض الفيروسي بتضخم الغدد الليمفاوية والطفح الجلدي النموذجي.
ما هي الحصبة الألمانية؟
© Henrie - stock.adobe.com
مرض يصادفه الكثير من الناس في حياتهم الحصبة الألمانية. الحصبة الألمانية مرض فيروسي ويحدث غالبًا في مرحلة الطفولة. يعتبر الطفح الجلدي الشديد وتورم العقد الليمفاوية والحمى الشديدة نموذجًا للمرض. ومع ذلك ، في معظم الحالات ، يكون الأشخاص المصابون محظوظين ويتطور المرض دون أي أعراض ، لذلك غالبًا لا يتم ملاحظته ولا يتم اكتشافه.
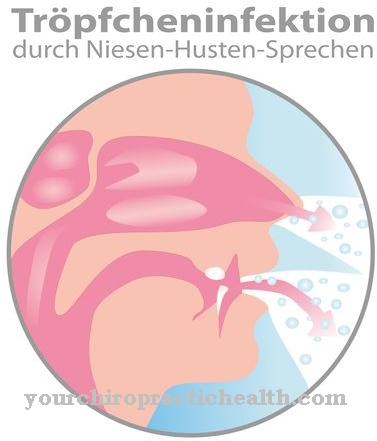
ومع ذلك ، فإن الحصبة الألمانية مرض شديد العدوى يجب أن يؤخذ على محمل الجد. تنتقل الفيروسات المسببة عادةً من خلال عدوى الرذاذ ، مثل السعال أو العطس. لا تحدث مضاعفات خطيرة تقريبًا مع مرض الحصبة الألمانية ، ما لم يحدث مرض الحصبة الألمانية أثناء الحمل. يمكن أن يكون لمرض الحصبة الألمانية عواقب وخيمة أثناء الحمل.
على سبيل المثال ، يمكن أن تنشأ مخاطر على الجنين. على سبيل المثال ، يمكن أن تتأثر أعضاء الجنين. في هذه الحالات ، يكون الإجهاض لأسباب طبية خيارًا يُنظر إليه غالبًا. لذلك ينصح بتطعيم الفتيات ضد الحصبة الألمانية حتى سن البلوغ.
الأسباب
أسباب الحصبة الألمانية واضحة. تعتمد الحصبة الألمانية دائمًا على الإصابة بفيروس. في هذه الحالة هو ما يعرف بالفيروس الروبي. ينتمي فيروس الروبي إلى مجموعة فيروسات التوغا. يحتوي فيروس الروبي على الحمض النووي الريبي كمادة وراثية ويتم توزيعه في جميع أنحاء العالم. ومع ذلك ، بعد الإصابة بمرض واحد من الحصبة الألمانية ، يكون الأشخاص محصنين ضد الفيروس وقد قاموا بالفعل بتكوين أجسام مضادة ضد العدوى المتجددة ، والتي يتم تنشيطها للدفاع عن الجسم عندما يتلامس مع الفيروس.
فترة حضانة المرض (الفترة من الإصابة حتى ظهورها) للمرض تتراوح من أسبوعين إلى ثلاثة أسابيع في معظم الحالات. تختلف فترة الحضانة من شخص لآخر. غالبًا ما يحدث انتقال العدوى من خلال العطس أو السعال ، ولكن لا يمكن استبعاد العدوى من خلال التقبيل أو مشاركة الأطباق أو أدوات المائدة. يتراوح احتمال انتقال المرض أو الفيروس من شخص مصاب بالفعل إلى آخر بين 20٪ و 70٪.
الأعراض والاعتلالات والعلامات
تعبر الحصبة الألمانية عن نفسها من خلال الأعراض النمطية لنزلات البرد. وتشمل سيلان الأنف والسعال والصداع الخفيف والتهاب الملتحمة في بعض الأحيان. في كثير من الحالات يختفي المرض بعد هذه الأعراض دون مزيد من الأعراض. يعاني نصف المرضى من تورم في الغدد الليمفاوية في منطقة الرقبة والرقبة.
يمكن أن تسبب الغدد الليمفاوية خلف الأذنين ألمًا شديدًا ، غالبًا مصحوبًا بحكة غير مريحة. بعد أيام قليلة من التورم ، ظهر طفح الحصبة الألمانية النموذجي أخيرًا. ثم تتشكل بقع صغيرة حمراء أو بنية اللون خلف الأذنين ، والتي تنتشر بسرعة على كامل الوجه وكذلك العنق والذراعين والساقين. في الدورة اللاحقة يتأثر الجسم كله.
عادة ما يختفي الطفح الجلدي بسرعة بمجرد أن يطلب المريض العلاج. بعد يومين إلى ثلاثة أيام ، عادة ما تنحسر البقع. يمكن أن يستمر المرض لفترة أطول عند الأطفال. بالإضافة إلى ذلك ، يمكن أن تظهر الأعراض المصاحبة مثل الحمى والشعور بالضيق. تتراجع الحصبة الألمانية بعد أيام قليلة من الإصابة بالعوامل الممرضة وعادة لا تسبب أي أعراض أخرى بخلاف الشعور بالمرض.
مسار المرض
مسار الحصبة الألمانية عادة ما تكون إيجابية مع عدم وجود المزيد من المضاعفات. في الأطفال على وجه الخصوص ، لا توجد عادة أعراض خطيرة ولا شكاوى ملحوظة. كل من أصيب بالمرض بالفعل يكون محصنًا ضده ولا داعي للقلق بشأن تكراره. بعد الإصابة الأولية ، هناك مناعة مدى الحياة. يمكن أن تحدث العدوى المتكررة فقط في ظل ظروف معينة.
على سبيل المثال ، يمكن أن يظهر المرض مرة أخرى إذا كان لدى الشخص المعني عدد قليل من الأجسام المضادة ، أي نقص المناعة. ومع ذلك ، في حالة حدوث مثل هذه العدوى ، تكون الأعراض خفيفة جدًا ولا تستحق الذكر بشكل خاص. عادة ما تكون الشكاوى خفيفة أو غير ظاهرة على الإطلاق. في هذه الحالات ، يتطور المرض بشكل أسرع من العدوى الأولية.
المضاعفات
لا يخشى حدوث مضاعفات إلا في حالات نادرة مع مرض الحصبة الألمانية. إنه يؤثر بشكل أساسي على المرضى البالغين ، بينما يعاني الأطفال منه في بعض الأحيان فقط. كلما زاد عمر الشخص المريض ، زاد خطر الإصابة بالعقابيل. تشمل المضاعفات الأكثر شيوعًا للحصبة الألمانية التهاب المفاصل والتهاب المفاصل.
من حين لآخر ، ينخفض أيضًا عدد الصفائح الدموية في الجسم ، مما قد يؤدي إلى حدوث نزيف متكرر. نادرًا ما يحدث التهاب الدماغ (التهاب الدماغ) ، والتهاب الأذنين (التهاب الأذن) ، والتهاب التامور (التهاب التامور) ، والتهاب عضلة القلب (التهاب عضلة القلب) أو اضطرابات الأوعية الدموية البسيطة التي تسبب نزيفًا تحت الجلد.
المضاعفات الأخرى لعدوى الحصبة الألمانية هي التهاب الشعب الهوائية والصرع وتضخم الكبد والطحال (تضخم الكبد والطحال) ونقص الصفيحات البرفرية. تعتبر مضاعفات الحصبة الألمانية خطيرة بشكل خاص أثناء الحمل. لذلك هناك خطر من أن تصيب الأم المريضة طفلها الذي لم يولد بعد ، والذي يحدث من خلال المشيمة. هذا له تأثير سلبي على نمو الطفل ، لأن هناك خطر حدوث تشوهات واضحة في الأعضاء.
تشمل العواقب التي يمكن تصورها الصمم ، وتشوهات في العينين أو القلب ، مثل جدران القلب المفتوحة ، والضعف العقلي. هناك أيضًا خطر أن تؤدي الحصبة الألمانية إلى الولادة المبكرة أو الإجهاض. إذا تطورت الحصبة الألمانية أثناء الحمل ، يمكن للمرأة الحامل أن تختار الإجهاض.
متى يجب أن تذهب إلى الطبيب؟
إذا كنت تشك في الإصابة بالحصبة الألمانية ، فأنت بحاجة إلى طبيب في أسرع وقت ممكن. على الرغم من أن المرض عادة ما يكون غير معقد عند الأطفال ، إلا أنه قد تم توضيح التشخيص وتوضيح الحاجة إلى الرعاية الطبية.يعتبر مرض الطفولة شديد العدوى ويمكن أن يشكل خطرًا على الجنين ، خاصة عند النساء الحوامل. في الحالات الشديدة ، يحدث إجهاض أو ضرر مدى الحياة لصحة النسل.
التغيرات في مظهر الجلد وتضخم الغدد الليمفاوية هي سمة من سمات المرض. بالإضافة إلى ذلك ، هناك سعال وحمى شديدة. يُنصح بزيارة الطبيب بمجرد حدوث المخالفات الأولى ، حيث تنتشر مسببات الأمراض في وقت قصير وتؤدي إلى تدهور الحالة الصحية.
التعب والإرهاق والشعور العام بالمرض هي علامات يجب أن تعرض على الطبيب. الرعاية الطبية ضرورية للحكة والبثور والجروح المفتوحة. في حالة حدوث تورم وعرق زائد وإرهاق متزايد ، يجب استشارة الطبيب. يجب فحص وعلاج المشاكل السلوكية والقلق والصداع.
يجب على البالغين على وجه الخصوص الذين ليس لديهم التطعيم الكافي ضد الحصبة الألمانية استشارة الطبيب إذا زادت الأعراض. هناك خطر الإصابة بأمراض ثانوية يمكن أن تؤدي إلى إعاقة مدى الحياة.
العلاج والعلاج
العلاج ضد الحصبة الألمانية غير مطلوب في معظم الحالات ويهدف فقط إلى تخفيف أعراض المرض على المدى القصير. في حالة حدوث أعراض مثل الحمى ، يتم وصف الأدوية الخافضة للحرارة. في بعض الحالات ، يمكن أيضًا وصف الأدوية المضادة للالتهابات. غالبًا ما تستخدم مضادات الهيستامات أيضًا في علاج الحصبة الألمانية. ومع ذلك ، عادة ما تكون الراحة في الفراش كافية لكي يهدأ المرض ببطء.
الرعاية اللاحقة
تهدأ الحصبة الألمانية في غضون أيام قليلة مع العلاج المناسب. بعد الشفاء ، سيحتاج الطبيب إلى إجراء فحص متابعة وتقييم صحة المريض. كجزء من الرعاية اللاحقة ، سيتم إجراء الفحص البدني ومقابلة المريض. يشمل الفحص البدني التشخيص البصري وقياس الحمى وغيرها من التدابير التي تعتمد على شدة المرض.
تعمل المحادثة مع المريض على توضيح الأسئلة المفتوحة والغموض. سيطلع الطبيب نفسه على مسار الحصبة الألمانية ، وإذا لزم الأمر ، يسأل عن فعالية المضادات الحيوية الموصوفة. في حالة حدوث آثار جانبية ، من الضروري تغيير الدواء ، والذي يجب أن يتم تقليصه بعد الشفاء.
يقدم مزيدًا من النصائح للأوصياء القانونيين ويمكنه أن يجعلك على اتصال بأخصائي إذا لم تختفي الحصبة الألمانية أو ظهرت مشاكل أخرى. يتم إجراء رعاية متابعة الحصبة الألمانية من قبل طبيب الأطفال أو طبيب الأسرة. يتم الفحص النهائي بعد أيام قليلة من الشفاء. إذا لم يتم العثور على تشوهات ، يتم إخراج المريض. مزيد من الفحوصات ليست ضرورية.
يمكنك أن تفعل ذلك بنفسك
إذا كان الطفل مصابًا بالحصبة الألمانية ، فسيتم تطبيق الراحة في الفراش. غالبًا ما يحدث المرض الفيروسي دون شكاوى جسدية ، لكن الحماية الجسدية مهمة. يجب أيضًا عزل الطفل حتى ينحسر الطفح الجلدي. هذا يتجنب العدوى. إذا لزم الأمر ، يجب إبلاغ روضة الأطفال أو المدرسة عن المرض. تتاح للآباء الآخرين بعد ذلك الفرصة لفحص أطفالهم وتحديد أي حصبة ألمانية في مرحلة مبكرة.
يجب على النساء الحوامل اللواتي لم يصبن بالحصبة الألمانية بعد مراجعة الطبيب إذا كان الطفل مصابًا بالحصبة الألمانية. من الأفضل أن يكون الطفل مع الأصدقاء أو الأقارب. بالإضافة إلى ذلك ، تساعد العلاجات المنزلية المختلفة ضد الحصبة الألمانية. على سبيل المثال ، ثبت أن كمادات العجل أو جوارب الخل ، ولكن أيضًا التبريد واستخدام الحمامات اللطيفة أثبتت فعاليتها. كمادات كوارك ومنصات التبريد تساعد في علاج الغدد الليمفاوية المؤلمة.
إذا لم تختفِ الشكاوى بالرغم من كل الإجراءات ، يجب استشارة طبيب الأطفال. إذا كانت النتيجة إيجابية ، يجب أن يستريح الطفل لمدة أسبوع إلى أسبوعين على الأقل. يساهم النشاط البدني في التعافي السريع من الأسبوع الثاني فصاعدًا. يوصى بتطعيم الأطفال ضد العوامل الممرضة في مرحلة مبكرة حتى لا تحدث الحصبة الألمانية.


.jpg)






.jpg)



.jpg)


.jpg)