جنس البكتيريا أكتينوباكيللوس ينتمي إلى قسم البكتيريا البروتينية وعائلة Pasteurellaceae. يرتبط الاسم بالفطريات الشعاعية لأن الجنس غالبًا ما يكون متورطًا في الفطريات الشعاعية كممرض انتهازي.
ما هو أكتينوباكيللوس؟
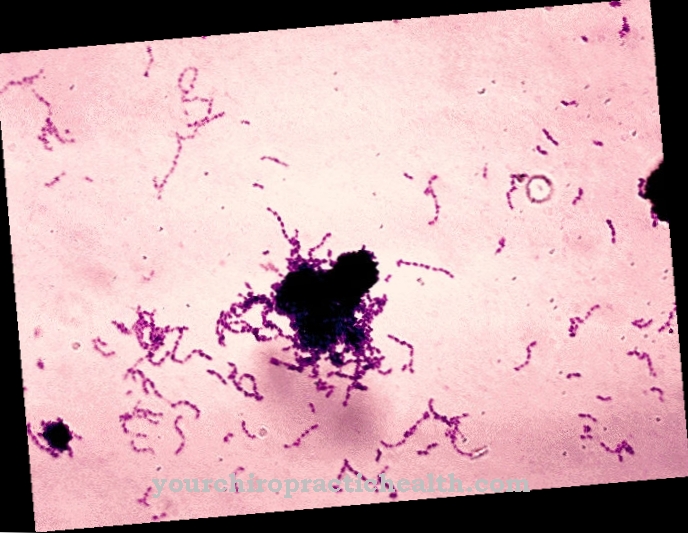
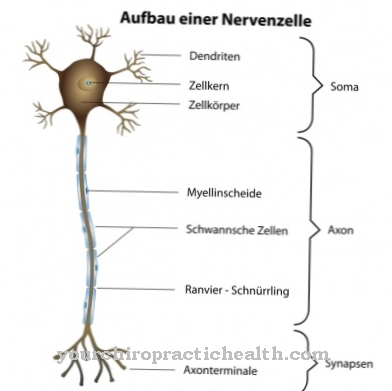
الأنواع البكتيرية من جنس Actinobacillus لها شكل نحيف وأحيانًا بيضاوي. ليس لديهم سوط ولا يتحركون. تلطيخ الجرام سلبي ، لذلك تحتوي العصيات الشعاعية فقط على قشرة مورين مع طبقة دهنية فوقها.
تعتبر البكتيريا من هذا الجنس لاهوائية ومن ثم يمكنها البقاء على قيد الحياة جيدًا في المناطق التي تحتوي على القليل من الأكسجين أو لا تحتوي على أكسجين. لا تشكل العصيات الشعاعية أبواغًا وتكسر الكربوهيدرات دون إنتاج الغاز.
التواجد والتوزيع والخصائص
تخصصت بكتيريا Actinobacillus في أسلوب حياة طفيلية. يمكنهم تطفل الثدييات والطيور والزواحف.
أظهر تحليل مفصل لـ Actinobacillus actinomycetemcomitans علاقة أحادية النمط مع Haemophilus aphrophilus و Haemophilus segnis. تجري مناقشة إعادة تصنيف الأنواع المذكورة في الجنس الجديد Aggregatibacter ("المجاميع" بمعنى "التلخيص ، الانضمام معًا").
الامراض والاعتلالات
الجراثيم من جنس Actinobacillus تصاحب الجراثيم في داء الشعيات. داء الشعيات هو عدوى مختلطة تسببها بكتيريا من عائلة Actinomyzetaceae. مسببات الأمراض من جنس Actinobacillus ليست مسببة ، ولكنها تشكل جزءًا من العدوى المختلطة كممرضات انتهازية.
يشار إلى مرض داء الشعيات في اللغة الألمانية باسم "فطر الإشعاع" لأن بؤرة العدوى تم تفسيرها في البداية عن طريق الاستعمار الفطري. يمكن أن يؤدي داء الشعيات أيضًا إلى استعمار فطري ، ولكن نظرًا لعدم اعتبار هذه هي السبب ، فإن المصطلح الألماني "فطر الإشعاع" مضلل.
يحدث داء الشعيات عن طريق إصابات الأغشية المخاطية. تخترق الفطريات الشعاعية المقيمة للنباتات البكتيرية الطبيعية من خلال هذه الإصابات إلى طبقات الأنسجة العميقة وتسبب التهابات قيحية هنا. كما تتطور الأنسجة الحبيبية والناسور المنتشر.
يعتبر تكوين الناسور من المضاعفات الرئيسية للعدوى ، حيث يمكن لمسببات الأمراض أن تدخل مجرى الدم وتسبب عدوى جهازية. عند نقطة العدوى الجهازية ، فإن تشخيص المريض ليس جيدًا ، لأن الالتهاب الجهازي يجعل مستوى عالٍ من الانتكاس (التكرار) محتملًا للغاية ، حتى بعد الشفاء الواضح. لا يمكن استبعاد المرض المزمن حتى مع العلاج بالمضادات الحيوية في الوقت المناسب.
هناك عامل آخر معقد وهو أن الفطريات الشعاعية تحتاج إلى عدة أيام من الزراعة حتى يتم التعرف عليها (حوالي 14 يومًا). تجد تقارير تفاعل البوليميراز المتسلسل صعوبة أيضًا في تحديد العامل الممرض في العدوى المختلطة.
يمكن أن يؤدي إعطاء المضادات الحيوية في النهاية إلى القضاء على الجراثيم المسببة ، ولكن الجراثيم الأخرى ذات المقاومة الموجودة تؤدي إلى زيادة الإصابة بالفطر الشعاعي. مع وصف مضاعفات وآليات هذه العدوى المختلطة ، فليس من المستغرب أن يستمر العلاج بالمضادات الحيوية لمدة عام كامل وما بعده.
داء الشعيات العنقي الوجهي ، وهو المصطلح المستخدم لوصف داء الشعيات في الفم والرقبة والوجه ، هو الأكثر شيوعًا. يتم وصف الأشكال الأخرى من داء الشعيات التي تمتد إلى طبقات أعمق من الجلد أو في الجهاز العصبي المركزي بشكل أقل. من حيث المبدأ ، فإن داء الشعيات ممكن في جميع الأوضاع في الجسم. كما لوحظ داء الشعيات في منطقة الأعضاء التناسلية والغدة الثديية.
يتم التشخيص الدقيق للعوامل الممرضة ، بما في ذلك أي مقاومة ، عبر البلغم. كبديل ، يمكن أيضًا إجراء خزعات الرئة. إن أخذ عينات الأنسجة للكشف المباشر عن العامل الممرض ليس واعدًا.
يعتبر تحليل البلغم باستخدام طريقة تفاعل البوليميراز المتسلسل (PCR) أفضل حل لتحديد العامل الممرض حتى الآن. يمكن بدء العلاج بالمضادات الحيوية عن طريق الوريد باستخدام أمينوبنسلين في الأشهر الثلاثة الأولى. التتراسيكلين أو السيفالوسبورين مناسبان أيضًا. لا يمكن استبعاد حدوث عدوى مزمنة مصحوبة بأعراض متكررة على الرغم من إعطاء المضادات الحيوية لعدة أشهر.
لا تزال البكتيريا من جنس Actinobacillus هي سبب التهابات الجروح والتهاب الشغاف وتجرثم الدم. يمكن أن يحدث مسار قاتل للعدوى خاصة في الأشخاص الذين يعانون من نقص المناعة. هنا معدل الوفيات حوالي 30٪. تسبب التهابات الجرح في الانتشار ببطء وتركز في الغالب. غالبًا ما يمكن ملاحظة التهاب العقد اللمفية كعرض مصاحب.
تلعب العدوى الثانوية ، التي يمكن أن تحدث أيضًا بعد العلاج الناجح والشفاء من العدوى الحادة ، دورًا إضافيًا. يمكن أن تحدث المضاعفات الخطيرة المتأخرة في المقام الأول في الجهاز العصبي المركزي والبطانة الداخلية للقلب.
تلعب الجراثيم Actinobacillus hominis و Actinobacillus urea دورًا خاصًا للإنسان. على الرغم من أن الجراثيم يمكن أن توجد أيضًا في الجهاز التنفسي للأشخاص الأصحاء ، إلا أن مشاركتها في الإصابة بالتهاب الجيوب الأنفية والالتهاب الرئوي والتهاب السحايا لا تزال مثيرة للجدل حتى اليوم.
يمكن أيضًا العثور على Actinobacillus actinomycetemcomitans في الفلورا الفموية الطبيعية ويشتبه في أنها مسؤولة عن التهاب الشغاف مع الكائنات اللاهوائية الأخرى.
الجراثيم من جنس Actinobacillus لم تظهر بعد أي مقاومة واضحة. لذلك ، يتم استخدام البنسلين بشكل افتراضي. على وجه الخصوص ، تظهر بنزيل البنسلين نتائج جيدة في علاج التهابات Actinobacillus. فعالية بنزيل البنسلين (البنسلين جي) ضد بكتيريا قضيب سالبة الجرام غير عادية. تُعد جراثيم جنس Actinobacillus استثناءً هنا ، وهو مفيد للعلاج الناجح بالمضادات الحيوية.
في حالة الجراثيم المقاومة ، يمكن مواصلة العلاج بالمضادات الحيوية بالأمبيسيلين والتتراسيكلين والسيفالوسبورينات. تحديد العامل المسبب مهم بشكل خاص للعلاج الفعال للعدوى الموجودة. في حالة العدوى بسلالات من نوع Actinobacillus ، يمكن دائمًا أن تكون هناك عدوى مختلطة ، وبالتالي هناك خطر وجود بعض الجراثيم المقاومة.