مع المصطلح قلة الكريات الحمر الحادة العابرة يسمى فقر مؤقت من خلايا الدم الحمراء ، الخلايا الأولية لكريات الدم الحمراء. يؤدي المرض إلى فقر دم مؤقت لأسباب غير معروفة غالبًا ، لأن عملية تكوين خلايا الدم الحمراء (الكريات الحمر) من الخلايا الجذعية لنخاع العظم تتباطأ مؤقتًا أو تنقطع. عند الرضع والأطفال الصغار ، هو الشكل الأكثر شيوعًا من فقر الدم الذي لا ينتج عن خلايا الدم الحمراء غير الطبيعية.
ما هو عدم تنسج الخلايا الحمراء الحادة العابرة؟

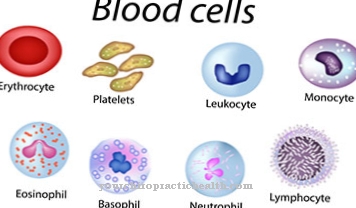
الأرومة الحمراء العابرة الحادة هي تركيز مخفض مؤقت من خلايا الدم الحمراء. تنشأ الأريثروبلاستس من انقسام الخلايا والتمايز عن الأرومات الكبيرة داخل تكون الكريات الحمر. تكون الكريات الحمر هي العملية الشاملة لتكوين خلايا الدم الحمراء (كرات الدم الحمراء) من الخلايا الجذعية متعددة القدرات في نخاع العظام.
يؤدي انخفاض عدد كريات الدم الحمراء إلى فقر الدم ، والذي يرجع فقط إلى عدم كفاية عدد كريات الدم الحمراء ، ولكن ليس بسبب نقص الحديد أو كريات الدم الحمراء المصابة بنقص. يتسبب عدم تنسج الخلايا الحمراء العابر في شكل فقر الدم ، وهو الشكل الأكثر شيوعًا لفقر الدم الطبيعي عند الأطفال الصغار والرضع.
في هذا السياق ، تعني الحالة المعيارية أن كريات الدم الحمراء الموجودة لها حجم طبيعي ووظائف طبيعية. ما هو ضروري في الشكل العابر لكرات الدم الحمراء هو ظهورها المؤقت. عادة ما يستمر انقطاع أو تثبيط تكون الكريات الحمر من أسبوع إلى أسبوعين. ثم هناك انتعاش تلقائي لتكوين الكريات الحمر مع تجديد وحل حالة فقر الدم.
الأسباب
في كثير من الأحيان ، يتم تشخيص عدم تنسج الخلايا الحمراء الحادة العابرة الموصوفة مجهول السبب ، مما يشير إلى أن الأسباب التي أدت إلى المرض غير معروفة. يبدو من المؤكد أن بعض المواد تؤدي إلى انقطاع مؤقت لتكوين الكريات الحمر يستمر حوالي أسبوع إلى أسبوعين. يمكن أن تتسبب بعض الأدوية والالتهابات الفيروسية في حدوث قلة كريات الدم الحمراء العابرة.
على سبيل المثال ، يقرن بعض المؤلفين العامل المسبب للحصبة الألمانية ، باروفيروس B19 ، ببروتين الدم الحمراء العابرة. الحصبة الألمانية هي أحد أمراض الطفولة التقليدية وعادة ما تكون غير ضارة. يعتبر انحلال الدم المزمن ، حيث يتم إذابة الغشاء الخلوي لكريات الدم الحمراء بشكل مستمر ويتم نقل الهيموجلوبين إلى البلازما ، من الأسباب المحتملة لحدوث قلة الكريات الحمر الحادة العابرة.
الأعراض والاعتلالات والعلامات
العلامات والأعراض الأولى لكرات الدم الحمراء العابرة الحادة غير محددة تمامًا وتشبه إلى حد كبير فقر الدم المكتسب لأسباب أخرى. ويلاحظ شحوب شبه شفاف في الجلد ، وظهور سريع للإرهاق وانخفاض عام في الأداء. عادة ما تكون الأعراض العامة مصحوبة بصداع.
يمكن إرجاع الأعراض في النهاية إلى نقص الإمداد بالأكسجين والمواد المغذية للدماغ وأنسجة العضلات والأنسجة الأخرى التي تتطلب الأكسجين.مع مسار واضح للمرض ، يكون التنفس أيضًا صعبًا (ضيق التنفس) ونبض متسارع (عدم انتظام دقات القلب). لا يظهر عدم تنسج الخلايا الحمراء العابر الحاد أي علامات التهاب. على سبيل المثال ، لا يوجد تورم في الطحال أو الكبد أو العقد الليمفاوية ، مما قد يشير إلى حدوث تفاعل التهابي.
التشخيص والدورة
بالإضافة إلى الأعراض غير المحددة وعلامات قلة الكريات الحمر الحادة العابرة الموصوفة أعلاه ، يضمن فحص تعداد الدم تشخيصًا واضحًا. يظهر فقر الدم السوي الخلايا ، مما يعني أن حجم كريات الدم الحمراء الموجودة ضمن النطاق المسموح به ، أي أنها لا تظهر أي تشوهات. ومع ذلك ، فإن المدهش هو انخفاض عدد الخلايا الشبكية ، والتي تجسد كريات الدم الحمراء الصغيرة ، والتي لم يتم تمايزها بالكامل بعد ، داخل سلسلة تكون الكريات الحمر.
في بعض الحالات ، يتم أيضًا إعاقة تكوين النخاع ، وهي العملية التي تؤثر على تكوين خلايا الدم البيضاء المختلفة مثل الخلايا المحببة والوحيدات والصفائح الدموية في نخاع العظم بالإضافة إلى تكون الكريات الحمر. هذا يعني أن تعداد الدم يمكن أن يظهر أيضًا انخفاض عدد العدلات ، على سبيل المثال.
عادة ما يكون مسار المرض ذاتي التنظيم. عادة ، تتجدد الكريات الحمر في غضون أسبوع إلى أسبوعين ، بحيث تهدأ الأعراض أيضًا دون علاج. إذا لم يكن الأمر كذلك ، فقد تم إجراء تشخيص غير صحيح.
المضاعفات
يُفهم عدم تنسج الخلايا الحمراء العابرة الحاد على أنه احتواء مؤقت لتكوين خلايا الدم الحمراء. هذا النوع من فقر الدم أكثر شيوعًا عند الرضع والأطفال الصغار. نظرًا لأن العملية يتم تثبيطها مباشرة داخل الخلايا الجذعية لنخاع العظم ، يجب إعطاء المصابين علاجًا طبيًا ليكونوا في الجانب الآمن.
يُشتبه في أن سبب هذا العرض هو مسببات أمراض القوباء الحلقية والالتهابات والمواد والأدوية المختلفة وانحلال الدم المزمن. يؤدي ذلك بعد ذلك إلى انقطاع في تكوين خلايا الدم الحمراء لحوالي خمسة إلى أربعة عشر يومًا. خلال هذا الوقت ، يمكن أن تسبب العلامات بعض المضاعفات للمريض.
بالإضافة إلى الشحوب الملحوظ ، هناك نوبات إرهاق قوية مع صداع شديد وانخفاض كبير في الأداء. إذا تم تجاهل الخصائص الأولى لعدم تنسج الخلايا الحمراء العابرة ، فقد يؤدي ذلك إلى ضيق في التنفس وتسارع ضربات القلب حتى أثناء الراحة. مع الأطفال على وجه الخصوص ، هناك خطر يتمثل في نقص الإمداد بالأكسجين والمواد المغذية للدم وأنسجة العضلات والدماغ.
في معظم الحالات ، يتجدد المريض مع الراحة الكافية والتغذية الجيدة ، دون الحاجة إلى الأدوية. إذا كان المرض متقدمًا جدًا ، يمكن أن يتطور قصور القلب كخطر مضاعفات. في حالة نقل الدم ، كإجراء فوري ، يتم تزويد الشخص المعني بخلايا دم حمراء كافية لاستبعاد خطر الإصابة بفشل القلب والأوعية الدموية.
متى يجب أن تذهب إلى الطبيب؟
إذا كنت تشك في قلة الكريات الحمر الحادة العابرة أو حالة مماثلة ، يجب أن ترى الطبيب على الفور. إذا لوحظت أعراض مثل الصداع والتعب وانخفاض عام في الأداء ، فيجب مناقشة ذلك مع الطبيب. ظاهريًا ، يظهر المرض ، من بين أمور أخرى ، من خلال الجلد الشاحب والهالات السوداء. في حالة ملاحظة إحدى هذه الأعراض ، توجه إلى الطبيب وحدد السبب.
لا تشير الأعراض بالضرورة إلى قلة كريات الدم الحمراء الحادة العابرة ، ولكنها تشير إلى حالة يجب توضيحها وعلاجها. إذا تُرك فقر الدم دون علاج ، فقد يؤدي إلى ضيق في التنفس أو تسارع ضربات القلب. الأطفال المعرضون للخطر بشكل خاص هم الذين يجب إحضارهم إلى طبيب الأطفال عند ظهور العلامات الأولى لفقر الدم. يجب على البالغين مراجعة الطبيب إذا لم تحل الأعراض من تلقاء نفسها على الرغم من الراحة الكافية وتناول الطعام بشكل جيد. في مرحلة متقدمة ، يمكن أن تحدث شكاوى قلبية وعائية ، والتي يجب دائمًا معالجتها من قبل طبيب الطوارئ.
الأطباء والمعالجين في منطقتك
العلاج والعلاج
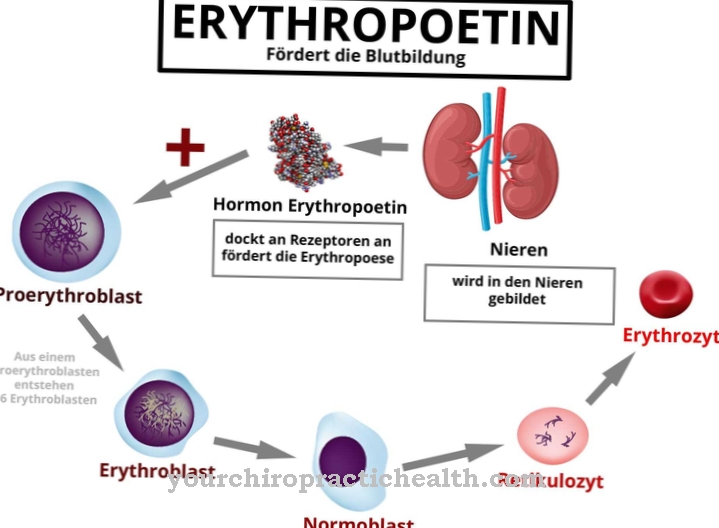
نظرًا لأن تضخم الخلايا الحمراء العابر الحاد عادة ما يكون مؤقتًا ، في كثير من الحالات لا يلزم العلاج. يمكن دعم التجديد التلقائي لتكوين الكريات الحمر وتسريعها عن طريق تناول الإريثروبويتين والحديد وحمض الفوليك. بولي ببتيد إريثروبويتين ، الذي يتكون من 165 حمض أميني ، هو هرمون بروتين سكري وينتمي إلى مجموعة السيتوكينات.
يتحكم الهرمون في عملية تكون الكريات الحمر. يُعرف إرثروبويتين أيضًا باسم عامل المنشطات تحت الاسم الشائن EPO. هناك حاجة فقط لاتخاذ إجراءات فورية في حالة الإصابة بمرض خطير مع خطر الإصابة بفشل القلب والصدمة القلبية.
بسبب نقص كريات الدم الحمراء المتمايزة ، والتي لا يمكن علاجها بسهولة عن طريق الأدوية أو غيرها من التدابير ، يظل خيار العلاج الأكثر فعالية في هذه الحالات هو نقل الدم ، والذي يوفر مؤقتًا على الأقل الإمداد الضروري من كريات الدم الحمراء.
التوقعات والتوقعات
في معظم الحالات ، تؤدي قلة كريات الدم الحمراء العابرة مباشرة إلى فقر الدم لدى المريض. يبدو الشخص المعني متعبًا ومرهقًا ولم يعد يشارك بنشاط في الحياة. هناك صداع شديد يمكن أن ينتشر إلى مناطق أخرى من الجسم. إذا حدث الألم أيضًا في الليل ، يمكن أن تؤدي قلة الكريات الحمر العابرة إلى اضطرابات النوم.
كقاعدة عامة ، هناك أيضًا انخفاض في الإمداد بالأكسجين ، مما يؤدي إلى نقص الإمداد بالأطراف والأعضاء. في أسوأ الحالات ، يمكن أن يؤدي إلى موت أعضاء أو أطراف فردية ، مما قد يؤدي أحيانًا إلى الوفاة. يمكن أن تحدث العدوى أيضًا في الكبد أو الطحال.
تنخفض جودة حياة الشخص المصاب بشدة بسبب المرض. تنخفض المرونة أيضًا بشكل كبير ، بحيث لم يعد بإمكان المريض القيام بسهولة بالأنشطة اليومية العادية أو الأنشطة الرياضية. يتم العلاج بمساعدة الأدوية ويمكن أن يحد من الأعراض. في الحالات الشديدة ، تكون عمليات نقل الدم ضرورية. علاوة على ذلك ، قد يلزم علاج تلف الأعضاء أو الأطراف.
منع
نظرًا لأن مسببات كريات الدم الحمراء العابرة الحادة غير معروفة جيدًا ، فلا توجد تدابير وقائية مباشرة لمواجهة حدوث المرض. كما أنه من غير المعروف ما إذا كانت بعض التصرفات الجينية من بين عوامل الخطر. نظرًا لأن المرض يحدث غالبًا عند الرضع والأطفال الصغار ، يجب تصنيف التدابير التي تقوي جهاز المناعة على أنها مفيدة من حيث التدابير الوقائية.
لا يمكن القول على وجه اليقين ما إذا كان هذا سيمنع بشكل فعال حدوث المرض. في حالة الاشتباه في شكل عابر من كريات الدم الحمراء ، فمن المستحسن استخدام التشخيص التفريقي لاستبعاد الأمراض الأخرى التي قد تتطلب علاجًا فوريًا.
الرعاية اللاحقة
مع هذا المرض ، يعتمد الشخص المصاب بشكل أساسي على الاكتشاف والعلاج السريع والأهم من ذلك كله ، حتى لا تحدث مضاعفات أو شكاوى أخرى. كلما تم استشارة الطبيب مبكرًا ، كان المسار الإضافي لهذا المرض أفضل عادة. لا يمكن توقع ما إذا كان هذا المرض سيؤدي إلى انخفاض متوسط العمر المتوقع للشخص المصاب.
ومع ذلك ، لا توجد عادة تدابير أو خيارات خاصة لمتابعة الرعاية المتاحة للشخص المعني ، ولا يمكن أن يحدث الشفاء الذاتي. لذلك ينصب التركيز على الكشف المبكر عن هذا المرض وعلاجه. عند علاج هذا المرض ، يعتمد الشخص المعني بشكل أساسي على استخدام الأدوية المختلفة.
من المهم التأكد من الجرعة الصحيحة والمدخول المنتظم من أجل مواجهة الأعراض. نظرًا لأن هذا المرض يمكن أن يسبب أيضًا مشاكل قلبية مختلفة ، يجب إجراء فحوصات منتظمة للقلب. يجب ألا يضع الشخص المصاب ضغطًا غير ضروري على جسمه ، ويجب أيضًا الانتباه إلى نظام غذائي ونمط حياة صحيين. في ظل ظروف معينة ، يمكن أن يكون الاتصال بأشخاص آخرين مصابين بالمرض مفيدًا أيضًا.
يمكنك أن تفعل ذلك بنفسك
عادة لا يتطلب عدم تنسج الخلايا الحمراء العابرة الحاد علاجًا خاصًا. يصيب البالغين ، ولكن في المقام الأول الأطفال الصغار. بالإضافة إلى الشحوب المميز ، قد تحدث أعراض مثل الصداع وانخفاض الأداء والتعب. مع ذلك ، يمكن عمل الكثير لتحسين الرفاهية.
الهواء النقي والقيود البدنية والتمارين المعتدلة مفيدة لك. ومع ذلك ، ينبغي تجنب المطالب المفرطة والمجهود الكبير. يمكن لأولياء أمور الأطفال المتضررين التأكد من مراعاة فترات الراحة. حتى البالغين المتضررين يفعلون جيدًا للراحة. يمكن تقديم الكمادات الباردة لحالات الصداع ، وفي الحالات الأكثر شدة ، يمكن تقديم مسكنات الألم التي يصفها الطبيب. تعتبر الأنشطة الهادئة والقراءة بصوت عالٍ والاستماع إلى المسرحيات الإذاعية مفيدة للطفل المريض. يتجنب المرضى البالغون أيضًا أن يكونوا مثقلين بالنشاط البدني المكثف.
علاوة على ذلك ، يجب الانتباه إلى اتباع نظام غذائي صحي مع الفاكهة الطازجة والخضروات واللحوم والأسماك. يتحسن المرض بانتظام دون مزيد من الإجراءات. ومع ذلك ، فإن الفحوصات الطبية المنتظمة وملاحظة الأعراض مفيدة. حتى إذا كان المرض يتطلب علاجًا طبيًا خاصًا فقط في حالات استثنائية ، فاحترس من علامات الصدمة أو قصور القلب المحتمل. في حالة وجود مثل هذه العلامات ، يجب استشارة الطبيب المعالج. عادةً ما يُشفى عدم تنسج الخلايا الحمراء العابرة الحاد في غضون أسبوعين.

.jpg)

.jpg)
.jpg)








.jpg)
.jpg)