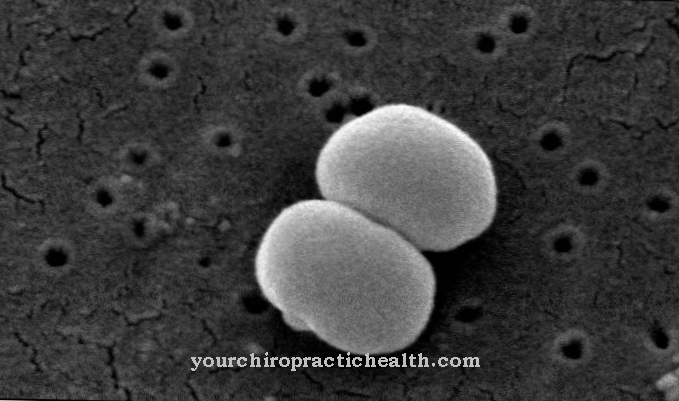
الليشمانية البرازيلينسيس هي طفيليات صغيرة مسوطية تنتمي إلى سلالة بكتيرية الليشمانيا ، subgenus Viannia. إنهم يعيشون بشكل طفيلي في البلاعم ، التي تبلعم فيها دون أن تتضرر. هم سبب داء الليشمانيات الجلدي الأمريكي ويتطلب تغيير العائل عن طريق ذبابة الرمل من جنس Lutzomyia لنشره.
ما هو الليشمانيا البرازيلينسيس؟
الليشمانيا البرازيلية هي العامل المسبب الرئيسي لداء الليشمانيات الجلدي الأمريكي. إنها بكتيريا صغيرة جدًا مسوطية من عائلة الليشمانيا ، وهي مجهزة بنواة الخلية والمادة الوراثية الخاصة بها ، بحيث يتم تخصيصها أيضًا لمجموعة كبيرة من الأوليات.
الليشمانيا البرازيلية هي العامل المسبب الرئيسي لداء الليشمانيات الجلدي الأمريكي ، والذي يمكن مقارنته بداء الليشمانيات الجلدي ، الذي يسببه ، على سبيل المثال ، الليشمانيا المدارية في مناطق أخرى.
تعيش البكتيريا طفيليًا داخل الخلايا في فجوات صغيرة محمية في سيتوبلازم البلاعم. تتكاثر داخل الضامة عن طريق الانقسام والتحويل إلى شكل السوط (السوط). بعد موت الخلايا المبرمج (موت الخلايا المبرمج) للبلاعم المصابة ، يتم إطلاقها في الأنسجة وتبلعم مع شظايا "الضامة" بواسطة الضامة الأخرى دون أن تتحلل ، أي بدون الجسيمات الحالة ، أسلحة الضامة ، حيث يتم بلعمها بموادها المتحللة البكتيريا الفارغة.
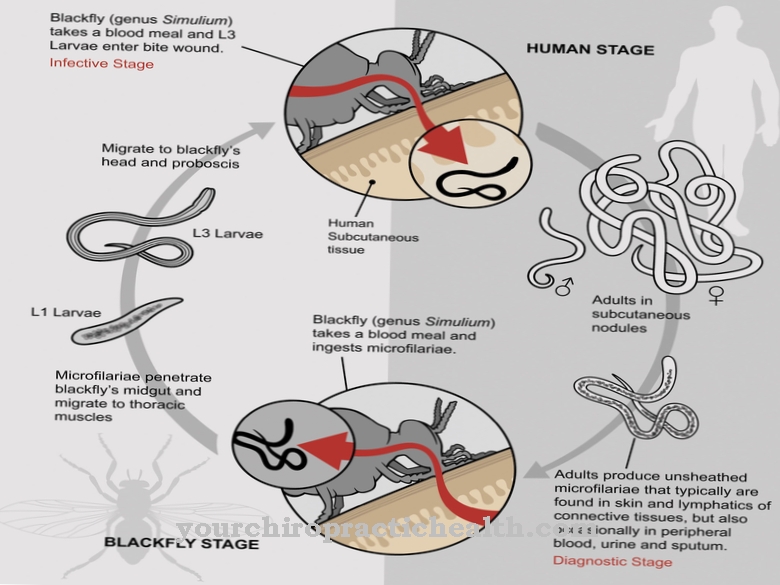
يحدث انتشار البكتيريا عن طريق تغيير العائل مع ذبابة الرمل الماصة للدم من جنس Lutzomyia.
التواجد والتوزيع والخصائص
الليشمانيا البرازيلينسيس - كما يوحي اسمها - منتشرة في أمريكا الجنوبية والوسطى حتى المكسيك. ما يمكن ملاحظته بشأن العامل الممرض هو أنه نظرًا لشكله المميز للحياة داخل الخلايا في البلاعم ، فإنه لا يمكن أن ينتشر إلى أشخاص آخرين وبالتالي يضمن بقائه. لهذا الغرض ، يحتاج الليشمانيا البرازيلينسيس إلى ذبابة الرمل من جنس Lutzomyia كمضيف وسيط.
البعوض الماص للدم يبتلع الضامة المصابة بالدم ، والتي يتم هضمها في أمعاء البعوض وتطلق الليشمانيات المتضخمة. ثم يتحولون إلى شكل الجلد (برومستيجوت) ويتحركون بنشاط نحو جهاز عض البعوض. إذا قمت بالعض مرة أخرى باستخدام خرطومك ، فإن مسببات الأمراض تدخل في أنسجة جلد الشخص المصاب باللسعات ويتم التعرف عليها على أنها غريبة من خلال الموجة الأولى من جهاز المناعة وتبلعمها العدلات متعددة الأشكال (PMN).
من أجل تجنب التحلل الذي يحدث عادة بعد ذلك ، تطلق مسببات الأمراض بعض المواد الكيميائية التي تمنع الخلايا المحببة من التحلل. بالإضافة إلى ذلك ، فهم يعرفون كيفية إطالة عمر الخلايا الحبيبية "الخاصة بهم" من ساعتين إلى ثلاث ساعات إلى يومين إلى ثلاثة أيام حتى تنجذب السيتوكينات الضامة ، وهي أيضًا الخلايا المضيفة الفعلية للممرض.
ومن المثير للاهتمام أن داء الليشمانيات يساعد PMN على جذب البلاعم ، ولكن في نفس الوقت يمنع انجذاب أنواع أخرى من خلايا الدم البيضاء مثل الخلايا الوحيدة والخلايا القاتلة الطبيعية (NK cells).
بعد موت الخلايا المبرمج ، الموت الخلوي المبرمج للـ PMN ، البلعمية تلتهم شظايا الـ PMN وتأخذ الليشمانيات معها دون أن يلاحظها أحد. كما هو الحال مع البلعمة بواسطة الخلايا المحببة ، لا تخضع الضامة لتحلل البكتيريا لاحقًا ، حتى تتمكن من التطور والتكاثر داخل الخلايا.يعرف داء الليشمانيات كيفية إيقاف استجابة مناعية مهمة ، والتحلل بعد البلعمة ، وكيفية استخدام الضامة لحمايتها.
تضمن مسببات الأمراض بقائها على قيد الحياة من خلال تغيير العائل مع ذبابة الرمل ، والذي يرتبط أيضًا بتغيير طفيف نسبيًا في الشكل من شكل البرومستيجوت إلى شكل الماستيغوت. ومع ذلك ، تعتمد الليشمانيات على الدورة البشرية أو أي حيوان فقاري آخر ولا يتم قطع ذبابة الرمل أبدًا ، نظرًا لعدم وجود أي نوع من البكتيريا يمكنه البقاء على قيد الحياة خارج المضيفين.
الامراض والاعتلالات
تؤدي الإصابة بداء الليشمانيات البرازيلي مع فترة حضانة من شهرين إلى ثلاثة أشهر في المتوسط إلى داء الليشمانيات الجلدي الأمريكي ، والذي يحدث بشكل رئيسي في ثلاثة أشكال مختلفة. غالبًا ما يظهر المرض في شكل جلدي بحت ، والذي يُعرف أيضًا باسم داء الليشمانيات على شكل ثؤلول.
أولاً ، تتكون حطاطة بالقرب من موقع البزل ، والتي تنمو في غضون أسابيع قليلة لتصبح قرحة واحدة أو أكثر غير مؤلمة. تتشكل آفات الجلد المسطحة والقبيحة قليلاً ، والتي تصبح ندوبًا بمرور الوقت. في معظم الحالات ، يشفى داء الليشمانيات الجلدي من تلقاء نفسه في غضون بضعة أشهر دون اكتساب مناعة ضد العامل الممرض.
في الحالات الأقل شيوعًا ، هناك عدوى إضافية في الأغشية المخاطية (داء الليشمانيات الجلدي المخاطي). عادة ما يستعمر الممرض الأغشية المخاطية للبلعوم الأنفي. الأعراض الأولى هي انسداد أو سيلان الأنف بشكل دائم مع نزيف أنفي متكرر. إذا تُرك هذا النوع من داء الليشمانيات دون علاج ، يمكن أن يؤدي إلى تقرحات خطيرة وتغيرات في الأنسجة في البلعوم الأنفي وكذلك إلى انهيار الحاجز الأنفي.
بشكل عام ، فإن الشكل الجلدي المخاطي غير المعالج لداء الليشمانيات لديه تشخيص سيئ. إن قدرة العامل الممرض على التلاعب بالجهاز المناعي وبالتالي البقاء على قيد الحياة عادةً بالبلعمة تجعل من الممكن نقل البكتيريا إلى مناطق أخرى من الجسم في مجرى الدم أو عن طريق اللمف. ثم يتعلق الأمر بداء الليشمانيات الجلدي المنتشر.
يمكن التعرف على هذا الشكل من المرض عن طريق الآفات الجلدية والحطاطات التي تظهر بشكل مختلف في مناطق مختلفة من الجسم. في حالات نادرة ، ينتقل العامل الممرض عبر الليمف إلى الأعضاء الداخلية مثل الكبد والطحال ويسبب الشكل الحشوي من داء الليشمانيات.


.jpg)

.jpg)




.jpg)


.jpg)