حزاز متصلب هو مرض نادر يصيب الجلد مع تغيرات مرتبطة بالالتهاب في النسيج الضام ، ويُشتبه في أن سبب ذلك هو خلل في نظام المناعة. عادة ما تكون النساء أكثر عرضة للإصابة بالحزاز المتصلب من 5 إلى 10 مرات من الرجال.
ما هو الحزاز المتصلب؟

© Designincolor - stock.adobe.com
مثل حزاز متصلب هو مرض نسيج ضام التهابي مزمن نادر ، والذي ربما يكون بسبب خلل في نظام المناعة (مرض مناعي ذاتي).
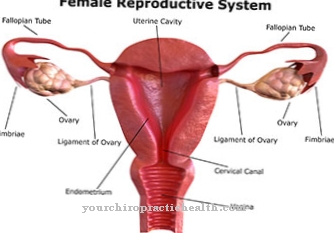
يظهر الحزاز المتصلب عادة في منطقة الأعضاء التناسلية ، ونادرًا ما يظهر في مناطق خارج الأعضاء التناسلية مثل اليدين أو الذراعين أو على الظهر (حوالي 10-15٪). بينما تتأثر النساء بشكل رئيسي الشفرين (الشفرين) والبظر وغطاء البظر والمنطقة المحيطة بالشرج (المنطقة المحيطة بالشرج) ، يظهر الحزاز المتصلب في الرجال على القلفة (القلفة) والحشفة (حشفة القضيب) وأحيانًا فقط في المنطقة حول الشرج .
يتميز الحزاز المتصلب بتغير لون الجلد إلى اللون الأبيض الذي يشبه البورسلين مع سماكة تفاعلية للبشرة (التقرن) ، والتي تنتج عن التصلب (زيادة مرتبطة بالالتهاب) في النسيج الضام أدناه.
نتيجة للضمور المتصلب (ترقق الأنسجة) في مناطق الجلد المصابة ، يمكن أن يتطور الشبم (تضيق القلفة) عند الرجال وتقلص الشفرين أو البظر عند النساء ، مما يؤدي إلى الألم أثناء الجماع. الحكة (الحكة) ، تضيق مجرى البول مع التبول المؤلم ، وتضيق المهبل هي أعراض أخرى محتملة لتصلب الحزاز.
الأسباب
مسببات حزاز متصلب غير واضح إلى حد كبير حتى الآن. يُفترض نشوء المرض متعدد العوامل في وجود استعداد وراثي ، على الرغم من عدم وجود مجموعات عائلية يمكن ملاحظتها.
على الأرجح يمكن إرجاع الحزاز المتصلب إلى خلل في نظام المناعة (مرض المناعة الذاتية). في سياق العديد من الدراسات ، يمكن إثبات التفاعل مع ECM1 ، وهو بروتين مصفوفة خارج الخلية ، في غالبية المصابين. لم يُعرف بعد العوامل التي تؤدي إلى حدوث هذه العمليات غير المنظمة. تعتبر الصدمات (بما في ذلك الاعتداء الجنسي والخدش) عوامل محفزة محتملة.
بالإضافة إلى ذلك ، في ما يقرب من 30 في المائة من الحالات ، يرتبط الحزاز المتصلب بأمراض المناعة الذاتية الأخرى مثل التهاب الغدة الدرقية هاشيموتو ، وداء السكري من النوع الأول ، والربو ، والذئبة الحمامية ، والتهاب المعدة المناعي الذاتي ، وفقدان الشعر الدائري (داء الثعلبة) والبهاق (مرض البقعة البيضاء). كما تمت مناقشة Borrelia (البكتيريا التي تسبب داء البورليات) كسبب لمرض الحزاز المتصلب.
الأعراض والاعتلالات والعلامات
عادةً ما يُلاحظ تصلب الحزاز لدى المراهقين والبالغين المصابين بالحكة المتقطعة أو الحرقان والوخز في منطقة الأعضاء التناسلية. بالإضافة إلى ذلك ، يمكن أن تحدث تغيرات في الجلد تشبه في البداية عدوى فطرية. مشاكل الجماع ، خاصةً عند الإيلاج ، هي أيضًا من السمات المميزة.
عند بعض النساء ، بعد الجماع ، يتطور شعور قوي بالقرح في منطقة الأعضاء التناسلية. يمكن أن يستمر هذا لبضعة أيام ويترافق مع مشاكل المثانة والألم والالتهاب. عند الرجال ، تتكون طبقات بيضاء لزجة في منطقة القضيب لها رائحة كريهة.
يمكن أن تتشكل تغيرات مؤلمة في الجلد تظهر أولاً على القلفة ثم تنتشر إلى الحشفة والقضيب بأكمله. في الأطفال ، يظهر الحزاز المتصلب على أنه احمرار متماثل للأعضاء التناسلية. عادة ما تظهر أعراض المرض بشكل مفاجئ جدا وتزداد شدتها مع تقدم المرض.
في النهاية ، يظهر ألم شديد وتغيرات ملحوظة في الجلد. إذا تم علاج الحزاز المتصلب مبكرًا ، فعادة ما تهدأ الأعراض بعد بضعة أيام إلى أسابيع. إذا تم إعطاء علاج غير كافٍ ، يمكن أن تتطور القرح والندوب في المنطقة المصابة.
التشخيص والدورة
اشتباه أولي حزاز متصلب عادة ما ينتج عن الأعراض المميزة (خاصةً التي تشبه البورسلين ، ندبات الجلد البيضاء) وفحص أمراض النساء باستخدام منظار المهبل (مجهر لفحص المهبل وعنق الرحم).
يتم تأكيد التشخيص من خلال خزعة (أخذ عينة من منطقة الجلد المصابة باستخدام أسطوانة المثقاب) متبوعة بتحليل نسيج (نسيج). يعمل الاكتشاف النسيجي أيضًا على استبعاد التنكس الخبيث والتفريق بين الحزاز المتصلب والأمراض المماثلة جزئيًا مثل فطار الأعضاء التناسلية أو تصلب الجلد المحدود (أيضًا القشيعة).
كمرض مزمن ، يُصنف الحزاز المتصلب على أنه غير قابل للشفاء ويحدث على مراحل ، مع فترات خالية من الأعراض بين النوبات. إذا تُركت الحزاز المتصلب دون علاج ، فإنها تؤدي إلى ضمور وحكة مزمنة وتزامن (التصاق طبقات الأنسجة) إلى تنكس مناطق الجلد المصابة.
المضاعفات
نتيجة لهذا المرض ، يعاني المرضى من أمراض مختلفة ، وكلها مزعجة للغاية ويمكن أن تؤدي إلى تدهور نوعية الحياة. يعاني المصابون من جروح حكة وحكة. يتأخر التئام الجروح أيضًا بسبب هذا المرض ، بحيث يمكن أن تحدث العدوى أو الالتهابات في كثير من الأحيان.
كما أنه ليس من غير المألوف أن يحدث الألم عند التبول. هذه هي حرقان وغالبًا ما تؤدي إلى مشاكل نفسية أو اكتئاب. كما أنه ليس من غير المألوف حدوث نزيف على الجلد. عند الرجال ، يمكن أن يسبب المرض أيضًا مشاكل في الأعضاء التناسلية وخاصة في القلفة. يمكن أن يؤدي هذا أيضًا إلى فرض قيود على الجماع.
عادة ما يتم علاج هذا المرض بمساعدة الأدوية. عادة لا تحدث المضاعفات ويتطور المرض بشكل إيجابي. العلاج لا يقلل من خطر اندلاع جديد للمرض. لا ينخفض متوسط العمر المتوقع للشخص المصاب. يجب على الشخص المصاب أيضًا التخلي عن منتجات العناية المختلفة من أجل تثبيت الجلد في المناطق المصابة.
متى يجب أن تذهب إلى الطبيب؟
في معظم الحالات ، تكون التشوهات في منطقة الأعضاء التناسلية مؤشرًا على وجود مرض موجود. يُنصح بزيارة الطبيب إذا استمرت الأعراض لعدة أيام أو أسابيع. إذا زادت حدة الأعراض أو انتشرت أكثر ، يجب أن ترى الطبيب على الفور. مطلوب طبيب إذا كان هناك ألم أو حرقان على الجلد. استشر الطبيب في حالة حدوث حكة أو جروح مفتوحة. يمكن لمسببات الأمراض والجراثيم أن تدخل الكائن الحي من خلال الجروح المفتوحة وتسبب المزيد من الأمراض.
في الحالات الشديدة هناك خطر تسمم الدم وبالتالي حالة مهددة للحياة. لذلك ينصح بزيارة الطبيب في حالة وجود صديد أو حمى أو توعك عام. إذا ظهر شعور بالوجع بعد الجماع ، فيجب ملاحظة ذلك. في حالة الأغطية اللزجة أو رائحة الجسم الكريهة في منطقة الأعضاء التناسلية ، يلزم زيارة الطبيب. يجب فحص وعلاج احمرار الجلد أو التورم أو النزيف. إذا كانت النساء يعانين من عدم انتظام الدورة الشهرية ، فعليهن استشارة الطبيب.إذا أصيب الرجال أو النساء بضعف جنسي ، فيجب استشارة الطبيب. وبالمثل عندما يرى الرجل تغيرات في القلفة. إذا ظهرت تقرحات أو ندبات ، يجب مناقشة الملاحظات مع الطبيب.
العلاج والعلاج
تهدف التدابير العلاجية إلى واحد حزاز متصلب خاصة لتخفيف الأعراض. كقاعدة عامة ، يتم استخدام الكورتيكوستيرويدات شديدة الفعالية المطبقة موضعياً (بما في ذلك بروبيونات كلوبيتاسول) كجزء من العلاج بالصدمة بجرعات أولية عالية.
هناك خيار علاجي آخر هو العلاج بمضادات الكالسينيورين مثل pimecrolimus أو tacrolimus لتثبيط المناعة ، وعلى الرغم من أن الضمور المتقدم لا يمكن عكسه بالأدوية المذكورة ، فإن تطور المرض يتباطأ ويتوقف في أفضل الأحوال. بينما لم يتم إثبات فعالية التستوستيرون المفترضة سابقًا ، يتم اختبار علاجات البروجسترون الموضعية للحزاز المتصلب في الدراسات السريرية.
بالإضافة إلى ذلك ، يوصى باستخدام الكريمات الدهنية (كريمات الماء في الزيت) أو المراهم أو الزيوت للعناية الإضافية بمناطق الجلد المصابة وتثبيت حاجز الجلد مع تجنب تهيج مستحضرات الاستحمام أو الصابون أو العطور. إذا كانت هناك أيضًا أمراض معدية ، فيجب علاجها بشكل مناسب بمضادات العدوى (مثل مضادات الفطريات أو المضادات الحيوية).
بينما في النساء لا يمكن السيطرة على العمليات الالتهابية وتقييدها ، واليوم ، نظرًا لارتفاع معدل تكرارها ، يتم الاستغناء عن الإجراءات الجراحية مثل استئصال الفرج أو ترقيع الجلد ، يتم استخدام الختان (الختان) في معظم الحالات عند الرجال المصابين بالحزاز المتصلب والشبم. يمكن من خلالها إيقاف المرض في كثير من الأحيان.
التوقعات والتوقعات
الحزاز المتصلب مرض مزمن - خاصة عند الفتيات والنساء - لا يمكن علاجه في معظم الحالات. نتيجة لذلك ، فإنه يستمر مدى الحياة ويمكن فقط تخفيف الأعراض النموذجية للمرض من خلال علاج جيد التعديل. كلما بدأ العلاج مبكرًا ، كان من الأسهل السيطرة على المرض. إذا تم تشخيص الحزاز المتصلب في وقت متأخر ، فإن العلاج يكون أكثر صعوبة ، لأنه في معظم الحالات حدثت بالفعل مضاعفات مثل التصاقات الداخلية. حتى الآن ، لا يوجد علاج ممكن ، خاصة عند النساء البالغات. يمكن علاج الأولاد والرجال بالختان.
في الأساس ، الحزاز المتصلب مرض حميد. ومع ذلك ، فإن خطر الإصابة بسرطان الجلد يزداد. لهذا السبب وحده ، يجب على المصابين زيارة طبيب الأمراض الجلدية بانتظام من أجل تحديد وعلاج التغيرات الخبيثة في الجلد في مرحلة مبكرة.
ليس لخيارات العلاج الحالية نفس التأثير على جميع المرضى ، وهذا هو السبب في أن المستوى العام للمعاناة يكون فرديًا جدًا من مريض لآخر. تعتبر العناية الدقيقة بمناطق الجلد المصابة أثناء الانتكاسات وخارجها أمرًا مهمًا للغاية للحصول على تشخيص إيجابي.
منع
منذ الأسباب وعوامل الزناد حزاز متصلب لم يتم توضيح المرض بعد ، لا يمكن منع المرض. ومع ذلك ، فإن بعض أشكال الحزاز المتصلب (بما في ذلك المتغير المفرط التنسج) تعتبر عوامل خطر غير مرتبطة بالعدوى من أجل التنكس الخبيث (سرطان الخلايا الحرشفية) ، ولهذا السبب يجب أن يخضع المصابون ، وخاصة النساء ، لفحوصات طبية منتظمة.
الرعاية اللاحقة
عادة ما تعتمد إجراءات متابعة الأمراض الجلدية إلى حد كبير على المرض الدقيق ، بحيث لا يمكن بشكل عام التنبؤ بشكل عام. الأمر نفسه ينطبق على مرض الحزاز المتصلب: كلما تم التعرف على هذا المرض وعلاجه مبكرًا من قبل الطبيب ، كان المسار الإضافي أفضل ، ولهذا السبب يجب على الشخص المصاب استشارة الطبيب عند ظهور الأعراض والعلامات الأولى.
تركز الرعاية اللاحقة على تقوية جهاز المناعة الضعيف وبالتالي تعزيز عملية الشفاء. يمكن أن تساعد تمارين الاسترخاء ، وكذلك تجنب الإجهاد. يمكن أن يكون لمستوى النظافة العالي تأثير إيجابي على مسار هذه الأمراض. في معظم الحالات يتم العلاج من خلال استخدام الكريمات أو المراهم ومن خلال تناول الأدوية.
يجب على الشخص المصاب التأكد من الاستخدام المنتظم والجرعة الصحيحة من أجل تخفيف الأعراض بشكل دائم. الفحوصات المنتظمة من قبل الطبيب مهمة للغاية.
يمكنك أن تفعل ذلك بنفسك
عند علاج الحزاز المتصلب ، ينصب التركيز على تخفيف الأعراض. بالإضافة إلى الأدوية المختلفة ، يتم استخدام الموارد المحافظة من الأسرة والطبيعة بالإضافة إلى بعض تدابير المساعدة الذاتية.
الإجراء الأكثر أهمية هو منع النوبات. يتم تحقيق ذلك من خلال التعرف على الأسباب والمحفزات المحتملة وتجنبها. تغيير نظامك الغذائي مهم بشكل خاص. يجب على المرضى التحدث إلى أخصائي حول هذا الأمر وكذلك طلب المشورة من الأشخاص المتضررين الآخرين. يتيح لك ذلك تحديد المشغلات الفردية الموجودة بسرعة. بشكل عام ، يجب أن يعيش الأشخاص المصابون بالحزاز المتصلب أسلوب حياة صحي. يمكن للتمارين الرياضية المنتظمة والنوم الكافي وتجنب الإجهاد والتدابير الأخرى التي تقوي جهاز المناعة أن تقلل بشكل كبير من أعراض هذا المرض الجلدي النادر.
نظرًا لأن بعض أشكال الحزاز المتصلب تنطوي على مخاطر متزايدة للإصابة بالسرطان ، يجب أن يخضع المصابون لفحوصات طبية منتظمة. يُنصح باستشارة أخصائي في مرحلة مبكرة والعمل معه على علاج مناسب. بالإضافة إلى ذلك ، يجب تنفيذ التدابير المذكورة بانتظام من أجل تجنب هجوم والأعراض المرتبطة به.

.jpg)
.jpg)
.jpg)








.jpg)