ال داء الفطريات اعتاد أن يسمى داء Cycomycosis المحددة. إنها ثالث أكثر أنواع العدوى الفطرية شيوعًا بعد داء المبيضات وداء الرشاشيات. يحدث المرض في الغالب عند الأشخاص المصابين بنقص المناعة.
ما هو داء الغشاء المخاطي؟

© باتاراويت - stock.adobe.com
ال داء الفطريات هي عدوى فطرية مع مسار مداهم. تسببه الفطريات من عائلة zygomycete. عادة ما تنتمي الفطريات الملقحة إلى النباتات الرخامية.
تتغذى النباتات الرمية فقط على المواد العضوية الميتة. في حالة نقص المناعة ، يمكن للنباتات الرمية غير المؤذية أن تصبح طفيليات وتسبب أضرارًا جسيمة للجسم. يخشى بشكل خاص الشكل الأنفي الدماغي من المرض. تصل الفطريات إلى الدماغ عبر الجيوب الأنفية وتسبب أضرارًا بالغة الخطورة هناك.
الأسباب
العوامل المسببة لداء الغشاء المخاطي هي الفطريات الخيطية التي تنمو بشكل خيطي. نظرًا لأنها عادة ما تكون غير ضارة ، ولكن يمكن أن تسبب ضررًا شديدًا في ظل ظروف معينة ، فهي تنتمي إلى الفطريات المسببة للأمراض الاختيارية. أكثر مسببات الأمراض شيوعًا المسببة لداء الغشاء المخاطي هي فطريات الأجناس Mucor و Rhizomucor و Rhizopus و Lichtheimia و Cunninghamella. يتم توزيع عيش الغراب في جميع أنحاء العالم (في كل مكان) ويوجد بشكل أساسي في الأرض.
عادة البشر محصنون ضد هذه الفطريات. ومع ذلك ، إذا تم إضعاف جهاز المناعة ، يمكن أن ينتشر في الجهاز التنفسي أو الجهاز الهضمي أو الجلد. تخترق مسببات الأمراض الأنسجة والأوعية الدموية بسرعة كبيرة. المرضى الذين لديهم استعداد خاص للحماض الكيتوني السكري ، والمرضى بعد زرع الخلايا الجذعية أو الأعضاء ، وكذلك المرضى الذين يتلقون العلاج بالكورتيكوستيرويد أو الأشخاص الذين يعانون من حروق شديدة. المرضى الذين يعانون من عيوب الخلايا التائية أو عدوى فيروس نقص المناعة البشرية المتقدمة هم أيضًا عرضة بشكل خاص للإصابة بالفطر المخاطي.
الأعراض والاعتلالات والعلامات
هناك خمسة أشكال مختلفة من داء الغشاء المخاطي. كلها مهددة للحياة:
- الشكل الأكثر شيوعًا هو داء الغشاء المخاطي الأنفي. يوجد بشكل رئيسي في الأطفال المصابين بداء السكري أو مرضى اللوكيميا. ومن الأعراض المميزة لهذا الشكل احمرار وألم وانتفاخ في الوجه ومحجر العين. تبدأ العدوى في الجيوب الأنفية وتسبب التهاب الجيوب الأنفية هناك. تكون إفرازات الأنف دموية. بالإضافة إلى ذلك ، تظهر آفات الأنسجة السوداء في الغشاء المخاطي للأنف.
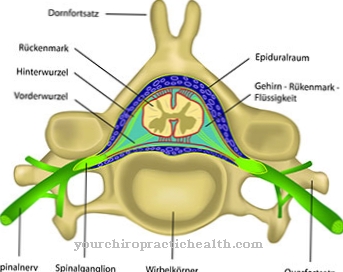
تخترق امتدادات الفطريات الشبيهة بالخيوط الجلد وتنمو في الأنسجة والعظام ، بحيث يمكن أن تتأثر أيضًا أنسجة الوجه الرخوة ، ومحجر العين ، والسحايا والفص الأمامي. يؤدي تلف الشرايين والأوردة أيضًا إلى زيادة الجلطات والاحتشاء. تشير التغييرات في الوعي والشلل المركزي والاضطرابات البصرية إلى إصابة الجهاز العصبي المركزي.
- عند داء الغشاء المخاطي الرئوي خاصة الرئتين تتعرضان لهجوم الفطريات. هنا أيضًا ، هناك جلطات ونوبات قلبية. غالبًا ما تكون مصحوبة بحمى وضيق في التنفس وألم في الصدر. ويتأثر بشكل خاص مرضى السرطان المصابون بسرطان الدم الحاد. يمكن أن تنشأ العدوى من داء الغشاء المخاطي الأنفي الدماغي. ومع ذلك ، كقاعدة عامة ، فإنه يتطور مباشرة في الرئتين بعد استنشاق الجراثيم الفطرية.
- هذا هو الأكثر شيوعًا عند الأطفال المصابين بسرطان الدم الحاد انتشار الفطر. يبدأ في الرئتين ثم ينتشر عبر مجرى الدم إلى الأعضاء الأخرى والجهاز العصبي المركزي. يكون داء الفطر المخاطي المنتشر قاتلاً دائمًا تقريبًا.
- يصبح ذلك أكثر ندرة داء الغشاء المخاطي المعدي المعوي الأولي تم تشخيصه. يتميز بقرحات في الجهاز الهضمي ويحدث في الغالب عند حديثي الولادة غير الناضجين. القرحات معرضة لخطر الانثقاب. إذا اخترق العامل الممرض الأوعية الدموية ، يمكن أن تحدث احتشاءات هنا أيضًا.
- ال فطار الجلد يظهر في المرضى الذين يعانون من حروق شديدة أو في مرضى اللوكيميا. نخر الجلد الأسود نموذجي لهذا الشكل.
التشخيص ومسار المرض
تتشابه النتائج السريرية والشعاعية مع تلك الخاصة بالعدوى الفطرية الأخرى. لذلك لا يمكن إجراء التشخيص إلا بمساعدة الأدلة الثقافية أو المجهرية أو الأنسجة المرضية للعامل الممرض. يمكن الحصول على المواد التشخيصية من خلال الخزعات أو الجراحة.
الطرق الممكنة للحصول على المادة هي خزعات الجلد أو الأنسجة الرخوة ، التنظير الداخلي للأنف والجيوب الأنفية ، تنظير القصبات مع غسيل أو خزعات موجهة بالأشعة المقطعية. في حالة داء الغشاء المخاطي للأنف ، يكشف التصوير التشخيصي أيضًا عن سماكة الغشاء المخاطي في منطقة الجيوب الأنفية. يُظهر داء الغشاء المخاطي الرئوي آفات غير محددة وواسعة النطاق في الرئتين في الأشعة السينية. قد تكون التسلل المتقطع أو الذوبان أو القوالب الجنبية مرئية.
إذا تأثر محجر العين ، تظهر كتلة مرضية هناك. بالإضافة إلى اكتشاف العوامل الممرضة ، يلزم دائمًا التصوير التفصيلي باستخدام الكمبيوتر والتصوير المقطعي بالرنين المغناطيسي. هذه هي الطريقة الوحيدة لالتقاط المدى الكامل للعدوى.
المضاعفات
يمكن أن يسبب داء الغشاء المخاطي أعراضًا مختلفة لدى المريض. كقاعدة عامة ، يجب أن يعالج هذا المرض من قبل الطبيب بأي حال من الأحوال ، لأنه يمكن أن يهدد الحياة وفي أسوأ الأحوال يؤدي إلى وفاة المريض. يعاني المصابون بشكل رئيسي من تورم شديد في الوجه وأيضًا في محجر العين.
حدوث نزيف في الأنف وتغيرات في الوعي. أصبح التفكير والتصرف العادي الآن أكثر صعوبة بالنسبة للمصابين ومعظم المرضى يعانون من اضطرابات بصرية شديدة. بدون علاج ، يصاب المريض بحمى وضيق في التنفس ، مما قد يؤدي إلى فقدان الوعي. يمكن أن يحدث ألم في الصدر أيضًا.
تتشكل القرحات في الأمعاء أو المعدة ، مما قد يؤدي أيضًا إلى الوفاة. تنخفض جودة الحياة بشكل كبير بسبب داء الغشاء المخاطي وتصبح الحياة اليومية أكثر صعوبة بالنسبة للمريض. يتم علاج فطر الغشاء المخاطي بمساعدة الأدوية أو العلاج الكيميائي. لا يمكن التكهن بما إذا كان هذا سيؤدي إلى مسار إيجابي للمرض. في كثير من الحالات ، ينخفض متوسط العمر المتوقع بشكل كبير عن طريق الفطر المخاطي.
متى يجب أن تذهب إلى الطبيب؟
يجب أن يتم توضيح داء الغشاء المخاطي من قبل الطبيب في مرحلة مبكرة. يجب استشارة الطبيب على أبعد تقدير عند ملاحظة الأعراض النموذجية مثل التغيرات في جلد الحنك والتهابات في الأنف والحلق. خلاف ذلك ، قد يتوسع النخر أكثر. تشير العلامات مثل النوبات أو الحبسة أو شلل نصفي إلى مرض متقدم يحتاج إلى توضيح على الفور. الأشخاص المصابون بأمراض معدية مزمنة أو عدوى متكررة أو ضعف جهاز المناعة بشكل عام معرضون بشكل خاص لتطور فطار الغشاء المخاطي ويجب عليهم مراجعة الطبيب في أسرع وقت ممكن إذا تدهورت حالتهم الصحية بشكل ملحوظ.
الأمر نفسه ينطبق على كبار السن والمرضى والنساء الحوامل والأطفال. بالإضافة إلى طبيب الأسرة ، يتوفر أطباء الأنف والأذن والحنجرة والمتخصصون في الأمراض المعدية. يجب تقديم الأطفال دائمًا إلى طبيب الأطفال المسؤول أولاً. إذا تكررت المشاكل الصحية بعد العلاج ، يجب إبلاغ الطبيب المسؤول بسبب خطر الانتكاس. يشار إلى الإشراف الطبي المستمر حتى أثناء علاج داء الغشاء المخاطي.
العلاج والعلاج
علاج داء الفطريات متعدد الوسائط. حجر الزاوية دائمًا هو العلاج الكيميائي المضاد للفطريات. بالإضافة إلى ذلك ، تُبذل محاولات للقضاء على الخلل المناعي أو الأيضي الأساسي. هذا يشكل أرضًا خصبة للفطر. إذا لم يتم القضاء على المرض الأساسي ، فسوف تنتشر الفطريات مرة أخرى بعد العلاج الكيميائي. يتم استكمال العلاج بالعقاقير المضادة للفطريات مثل الأمفوتريسين ب.
تعتمد مدة العلاج على مدى انتشار فطر الغشاء المخاطي. اعتمادًا على العمر ومسببات الأمراض والأمراض الكامنة ، يتراوح معدل الوفيات بين 50 و 70 بالمائة. لا يتمتع المرضى بفرصة البقاء على قيد الحياة إلا إذا كان هناك علاج ثابت. يزداد الإنذار سوءًا بسبب انتشار العدوى ، والسرطان باعتباره المرض الأساسي والأمراض المرتبطة بنقص الخلايا الحبيبية. إذا تم الوصول إلى الجهاز العصبي المركزي ، فإن المرض دائمًا ما يكون قاتلًا.
التوقعات والتوقعات
في الأساس ، يمكن افتراض نتيجة غير مواتية في فطار الغشاء المخاطي. وفقًا للمسوحات الإحصائية ، يموت 50 إلى 70 في المائة من المرضى. يتم توزيع خطر الوفاة المبكرة بشكل مختلف. يزداد مع الأمراض الكامنة الأخرى والشيخوخة. إذا انتشرت الأعراض إلى الجهاز العصبي المركزي ، فعادة ما يكون الموت حتميًا. بشكل عام ، يعتبر الأشخاص الذين يعانون من ضعف في جهاز المناعة ومرض استقلابي معرضين نسبيًا للإصابة بالفطريات المخاطية. معهم ، يكون المرض شديدًا نسبيًا وعادة ما يؤدي إلى مضاعفات تهدد الحياة.
الأساليب العلاجية المتاحة حتى الآن غير كافية في الغالب. هذه الحقيقة هي التي تسبب ارتفاع معدل الوفيات. في أي حال ، يمكن أن يساهم العلاج المتسق فقط في الشفاء. إن بدء العلاج في مرحلة مبكرة يعد بآفاق أفضل. من الناحية العملية ، غالبًا ما يكون من الصعب أن التشخيص الدقيق غير ممكن. في كثير من الحالات ، يبدأ العلاج بمجرد الاشتباه. فقط الموت هو الذي يسمح بتحديد المرض. في الماضي القريب ، طور العلم طرقًا بيولوجية جزيئية للتشخيص. يمكن توقع التحسينات من هذا.
منع
حتى الآن لا يوجد علاج وقائي فعال ومحدد لداء الفطريات. يمكن تجنب داء الغشاء المخاطي عند الأطفال أو المراهقين المصابين بداء السكري من خلال التحكم الأمثل في نسبة السكر في الدم. يؤثر ارتفاع مستوى السكر في الدم بشكل دائم على جهاز المناعة وبالتالي يعزز الالتهابات الفطرية.
الرعاية اللاحقة
في معظم حالات فطر الغشاء المخاطي ، يكون لدى الشخص المصاب عدد قليل جدًا من الإجراءات والخيارات لرعاية المتابعة المباشرة. لهذا السبب ، يجب على الشخص المصاب استشارة الطبيب في أقرب وقت ممكن من أجل منع تكرار الأعراض والمضاعفات. في حالة داء الغشاء المخاطي ، عادة لا يوجد شفاء مستقل.
يعتمد معظم المتضررين على مساعدة ورعاية أسرهم. في كثير من الحالات ، يمكن أن يمنع هذا أيضًا الاكتئاب والشكاوى النفسية أو المزاجية الأخرى. علاوة على ذلك ، ليس من النادر تناول أدوية مختلفة للحد تمامًا من أعراض هذا المرض.
يجب أن يتأكد المصابون دائمًا من تناولهم بانتظام وأن الجرعة صحيحة من أجل تخفيف الأعراض بشكل دائم ، وقبل كل شيء ، بشكل صحيح. كقاعدة عامة ، يجب على المصابين حماية أنفسهم بشكل جيد من العدوى. يجب أيضًا إجراء التطعيمات حتى لا تحدث أمراض مختلفة.
في بعض الحالات ، يقلل داء الفطريات المخاطية أيضًا من متوسط العمر المتوقع للمريض. ومع ذلك ، فإن المسار الإضافي يعتمد بشكل كبير على وقت التشخيص ، بحيث لا يمكن عادةً إجراء تنبؤ عام.
يمكنك أن تفعل ذلك بنفسك
يجب دائمًا فحص فطار الغشاء المخاطي وعلاجه من قبل الطبيب. يمكن دعم العلاج الطبي من خلال تغيير نمط الحياة ومختلف تدابير المساعدة الذاتية.
يجب أن يأخذ الشخص المصاب الأمر بسهولة أثناء العلاج الإشعاعي أو الكيميائي. نظام غذائي خاص يقلل من شكاوى الجهاز الهضمي النموذجية ويساعد في تقليل النقائل. في الوقت نفسه ، يجب توضيح أي نوع من الحساسية وفحص الأدوية وتعديلها إذا لزم الأمر. يجب على المرضى الذين يتناولون حبوب الصداع أو الأدوية الأخرى بانتظام إبلاغ الطبيب. يقلل الدواء المعدل على النحو الأمثل من خطر حدوث مضاعفات ويمكن أيضًا أن يعزز الشفاء. إذا كان الفطر المخاطي قد تسبب بالفعل في حدوث جلطات أو اضطرابات بصرية أو شلل أو مشاكل أخرى ، فيجب علاجها بشكل منفصل. يقوم الطبيب بإحالة المريض إلى أخصائي لهذا الغرض.
أهم تدبير للمساعدة الذاتية هو الاحتفاظ بسجل للشكاوى والأعراض ، لأن هذا يسمح بتحديد مرحلة فطار الغشاء المخاطي بدقة واختيار العلاج الأمثل. بالإضافة إلى ذلك ، يمكن تحديد المضاعفات الخطيرة وعلاجها في مرحلة مبكرة قبل ظهور حالة مهددة للحياة. نظرًا لأن العدوى الفطرية مرض طويل الأمد ، يجب إجراء مراقبة طبية دقيقة حتى بعد العلاج الأولي.


.jpg)
.jpg)

.jpg)

.jpg)




.jpg)


.jpg)