مثل متلازمة روثموند طومسون يسمى مرض جلدي وراثي. يتم توريثها بطريقة وراثية متنحية.
ما هي متلازمة روثموند طومسون؟

© logo3in1 - stock.adobe.com
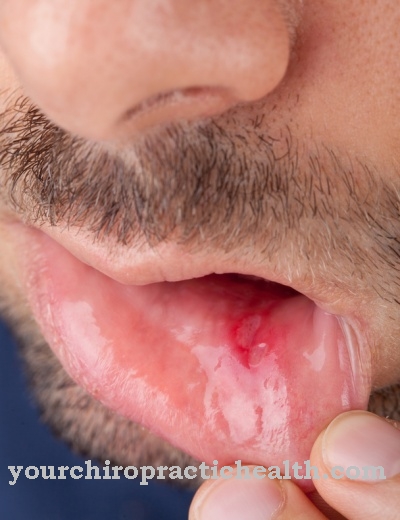
ال متلازمة روثموند طومسون (RTS) أحد أمراض الجلد الوراثية. في منطقة الوجه على وجه الخصوص ، يحدث تبكل جلدي واضح ، وهو مرتبط بشكاوى العظام وطب العيون. هناك أيضًا خطر متزايد للإصابة ببعض أنواع السرطان.
يعود اسم متلازمة روثموند طومسون إلى وصف طبيبين. حدث هذا لأول مرة في عام 1836 من قبل طبيب العيون الألماني أوغست فون روثموند (1830-1906). في عام 1936 نشر الطبيب الإنجليزي ماثيو سيدني طومسون (1894-1969) ورقتين تتناولان تبكل الجلد الوراثي (Poikiloderma congenitale).
هذا المرض هو نفس الأمراض التي وصفها August von Rothemund. لهذا السبب سميت فيما بعد بمتلازمة روثموند طومسون. يمكن اعتبار متلازمة روثموند طومسون من بين الأمراض النادرة. حتى عام 2014 ، تم تسجيل 300 حالة مرض فقط. تحدث المتلازمة في العائلات ، وهي نموذجية للأمراض الوراثية.
يتأثر الأقارب بالدم أو المجتمعات الصغيرة في المقام الأول. هناك توازن بين الجنسين من حيث عدد الأمراض. ولكن بسبب قلة عدد الحالات ، لا يمكن إعطاء معلومات دقيقة. بالإضافة إلى ذلك ، لا توجد مجموعة عرقية معينة تتأثر بشكل خاص بمتلازمة روثموند طومسون. تردد الناقل للطفرة غير معروف.
الأسباب
في الطب ، تنقسم متلازمة روثموند-طومسون إلى الشكلين الفرعيين RTS-1 و RTS-2. لم يكن من الممكن حتى الآن توضيح أسباب RTS-1. يمكن إرجاع RTS-2 إلى الطفرة غير المتجانسة التي نشأت في جين RECQL4. يتم ترميز الجين المصاب لهليكس.
الطفرة الأكثر شيوعًا هي الطفرة غير المنطقية. في ما بين 60 و 65 في المائة من جميع المرضى ، تكون العيوب في جين RECQL4 هي سبب تطور متلازمة روثموند-طومسون. يتم توريث كلا النوعين RTS-1 و RTS-2 بطريقة وراثية متنحية.
الأعراض والاعتلالات والعلامات
السمة النموذجية لمتلازمة روثموند-تومسون هي الطفح الجلدي الواضح على الوجه ، وهو تبكل الجلد. هذا الطفح الجلدي هو العرض الرئيسي لمرض الجلد الوراثي ، كما يميز Poikiloderma المرض عن متلازمة RAPADILINO.
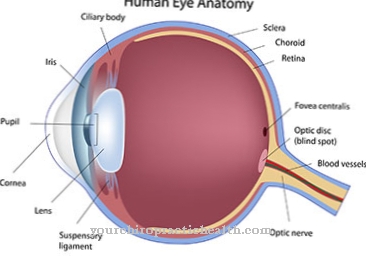
السمات الأخرى لمتلازمة روثموند - طومسون هي شعر الرأس المتناثر ، وقلة الرموش أو الحاجبين بشكل متكرر ، وقصر القامة ، والتشوهات الهيكلية ، وإعتام عدسة العين عند المراهقين ، وحدوث عصب اليد الشعاعية ، علاوة على ذلك ، فإن الأشخاص المصابين يتقدمون في السن قبل الأوان ويصبحون عرضة للإصابة بالسرطان.
تختلف الأعراض بين RTS-1 و RTS-2. في RTS-1 ، تحدث تبكل الجلد ، خلل التنسج الأديم الظاهر وإعتام عدسة العين عند الأحداث. المرضى الذين يعانون من النوع الفرعي RTS-2 يعانون أيضًا من تبكل الجلد. بالإضافة إلى ذلك ، هناك تشوهات خلقية في العظام وخطر متزايد لحدوث الساركوما العظمية ، أورام العظام الخبيثة في سن المراهقة. في الحياة اللاحقة يمكن أن يؤدي أيضًا إلى سرطان الجلد.
يمكن ملاحظة تشوهات الهيكل العظمي في متلازمة روثموند طومسون ، من بين أمور أخرى ، من خلال أنف السرج ، أو يد مضرب نصف قطرية أو جبهة بارزة. ومع ذلك ، في بعض الحالات ، لا يمكن اكتشافها إلا عن طريق الأشعة السينية.
التشخيص ومسار المرض
يجب أيضًا التمييز بين شكلي متلازمة روثموند طومسون في التشخيص. لا يمكن العثور على محفزات وراثية جزيئية لتطوير RTS-1. لهذا السبب ، يعتمد التشخيص على الأعراض الموجودة. تم إنشاء جدول تقييم خاص لهذا الغرض ، والذي يستخدم لجمع شكاوى الأمراض المختلفة.
بمساعدة قيم النقاط ، يمكن للطبيب الفاحص تحديد ما إذا كان RTS-1 موجودًا. إذا تم الاشتباه في RTS-2 ، فمن الممكن تحديد الطفرة في جين RECQL4 عن طريق إجراء اختبار جيني. يوفر هذا عادةً أيضًا دليلًا على RTS-2. يجب مراعاة متلازمة روثموند-طومسون إذا كان المرضى يعانون من الساركوما العظمية. يجب إجراء التشخيص التفريقي لمتلازمة RAPADILINO ومتلازمة Baller-Gerold ، حيث يمكن أيضًا العثور على طفرات في جين RECQL4 في هذه الأمراض. تأخذ متلازمة روثموند-طومسون مسارًا مختلفًا.
على الرغم من الشيخوخة المبكرة الواضحة ، فإن متوسط العمر المتوقع للمرضى طبيعي نسبيًا ، بشرط عدم وجود سرطان خبيث. يتعرض بعض المرضى لخطر متزايد للإصابة بالأورام الخبيثة الثانوية. في هذه الحالات ، يعتمد التشخيص على جودة فحص السرطان وعلاج السرطان. في حالة حدوث الساركوما العظمية ، يتراوح متوسط العمر المتوقع للمرضى لمدة 5 سنوات بين 60 و 70 بالمائة.
المضاعفات
يعاني الأشخاص في متلازمة روثموند-طومسون من عدد من الأمراض الجلدية المختلفة. هذه الشكاوى لها تأثير سلبي للغاية على الجماليات ، بحيث يشعر العديد من المرضى بعدم الراحة ويعانون من عقدة النقص أو من تدني احترام الذات. يمكن أن يحدث الاكتئاب أو غيرها من الشكاوى النفسية نتيجة لذلك. يمكن أن تؤدي متلازمة روثموند طومسون إلى التنمر أو المضايقة ، خاصة عند الأطفال.
علاوة على ذلك ، هناك أيضًا قصر القامة والتشوهات المختلفة في الهيكل العظمي. يعاني المرضى من تقييد الحركة وفي بعض الحالات من تطور أورام العظام. يمكن أن يتطور سرطان الجلد أيضًا نتيجة للمرض وقد يقلل بشكل كبير من متوسط العمر المتوقع للشخص المصاب. علاوة على ذلك ، في كثير من الحالات ، يتأثر الوالدان أو الأقارب أيضًا بأعراض متلازمة روثموند طومسون ويعانون أيضًا من مشاكل نفسية.
نظرًا لعدم وجود علاج سببي للمتلازمة ، يمكن إجراء علاج الأعراض فقط. لا توجد مضاعفات. ومع ذلك ، يعتمد المصابون على عمليات زرع الخلايا الجذعية لهزيمة السرطانات. كقاعدة عامة ، لا يمكن تحقيق مسار إيجابي تمامًا للمرض.
متى يجب أن تذهب إلى الطبيب؟
نظرًا لأن متلازمة روثموند طومسون هي مرض جلدي وراثي ينتشر في الأسرة ، فإن الاتصال بالطبيب أمر لا مفر منه في بداية الحياة. ومع ذلك ، فإن تبكل الجلد في منطقة الوجه المرتبطة بالمرض ليس هو العرض الوحيد الذي يجعل الحياة صعبة على المصابين.
يعاني الأشخاص المصابون بمتلازمة روثموند-طومسون أيضًا من مضاعفات متعلقة بجراحة العظام أو أمراض العيون. الأشخاص من كلا الجنسين أكثر عرضة للإصابة بالسرطان. ومع ذلك ، نادرًا ما يحدث النوعان الفرعيان لمتلازمة روثموند طومسون. لم يتم توثيق أكثر من 300-320 حالة في العالم.
نظرًا لندرة متلازمة روثموند-طومسون ، فمن الصعب نسبيًا العثور على طبيب متخصص يمكنه تشخيص متلازمة روثموند طومسون. من الضروري التفريق بين المتلازمات الأخرى ذات الأعراض المتشابهة. العلاجات الطبية لا غنى عنها في معظم الحالات ، حتى لو لم تكن هناك فرصة للشفاء. لا يمكن علاج متلازمة روثموند طومسون إلا للأعراض. سيسعى المتخصصون والمتخصصون من مختلف التخصصات إلى التعاون الوثيق.
إن التعاون بين أطباء الجلد وجراحي العظام وأطباء العيون والجراحين وأخصائيي الأورام هو أفضل طريقة لمساعدة المصابين على تحقيق نوعية حياة أفضل.
العلاج والعلاج
لا يوجد حاليًا علاج لسبب متلازمة روثموند طومسون. لهذا السبب ، يقتصر العلاج على تخفيف الأعراض. نظرًا لأن الأعراض معقدة للغاية ، فمن المستحسن أن يعالج المريض على أساس متعدد التخصصات. وهذا يعني أن العلاج يتم من قبل أطباء من تخصصات مختلفة. في حالة متلازمة روثموند-طومسون ، يشمل ذلك الجراحين وجراحي العظام وأطباء العيون وأطباء الأورام وأطباء الأمراض الجلدية (أطباء الجلد).
يشمل علاج الأعراض فحصًا سنويًا للعين ، وعلاج توسع الشعيرات ، وفحوصات إشعاعية للسيطرة على ساركوما العظام. يعتبر زرع الخلايا الجذعية خيارًا علاجيًا جديدًا محتملاً ، ولا يزال قيد التجارب السريرية وقد تم إجراؤه على مريضين فقط حتى الآن. خضع مريض واحد لعملية زرع نخاع عظمي خيفي. في الحالة الأخرى ، تم العلاج باستخدام الخلايا الجذعية لدم الحبل السري.
يمكنك العثور على أدويتك هنا
أدوية لإحمرار الجلد والأكزيمامنع
لسوء الحظ ، لا يمكن اتخاذ تدابير وقائية ضد تفشي متلازمة روثموند طومسون. هذه الحالة هي أحد الأمراض الوراثية ، ولا يزال سببها مجهولاً إلى حد كبير.
الرعاية اللاحقة
تعتمد رعاية المتابعة لمتلازمة روثموند-طومسون على النوع الفرعي للمرض ومساره بالإضافة إلى إجراءات العلاج المختارة وتركيبة المريض. بشكل عام ، ستقوم المتابعة بمراجعة الأعراض المختلفة ومناقشة الخطوات التالية. غالبًا ما يضع التدخل الجراحي عبئًا كبيرًا على المريض.
أثناء المتابعة يتم فحص الندبات الجراحية لتحديد مدى نجاح العلاج. علاوة على ذلك ، يتم تشجيع المرضى على الراحة. قد يكون العلاج بمسكنات الألم ضروريًا للأمراض المزمنة. بالإضافة إلى ذلك ، يحتاج المرضى أحيانًا إلى دعم نفسي. جزء من رعاية المتابعة هو أيضًا التثقيف حول التطورات في طرق العلاج الجديدة مثل زرع الخلايا الجذعية أو زرع نخاع العظم ، والتي تم تنفيذها بنجاح حتى الآن في بعض المرضى.
بالإضافة إلى ذلك ، تشمل المتابعة فحصًا روتينيًا للوظائف الجسدية المختلفة التي تأثرت بالسرطان. إذا لم تحدث أي مضاعفات ، يمكن عندئذ خروج المريض. نظرًا لأن هذه حالة نادرة للغاية ولا يمكن علاجها إلا من خلال الأعراض ، فمن المستحسن إجراء مراقبة طبية دقيقة للمريض حتى بعد الشفاء. يتم إجراء رعاية المتابعة لمتلازمة روثموند-طومسون من قبل طبيب أمراض جلدية أو جراح عظام أو طبيب عيون أو طبيب أورام أو جراح ، حسب الأعراض.
يمكنك أن تفعل ذلك بنفسك
نظرًا لأن متلازمة روثموند-طومسون مرتبطة بزيادة خطر الإصابة بالسرطان ، يجب على الشخص المصاب فحص جسمه بشكل مستقل بحثًا عن وجود مخالفات أو تشوهات في الجلد على فترات منتظمة. بالإضافة إلى زيارات الطبيب لإجراء الفحوصات الطبية ، من المستحسن طلب المساعدة من أشخاص آخرين في الحياة اليومية لتوضيح المناطق التي يصعب الوصول إليها من أجل التغييرات المحتملة في بشرة الجلد.
نظرًا لأن المرض الجيني يظهر بالفعل تشوهات في السنوات الأولى من العمر ، يجب إبلاغ الطفل المتنامي بالمرض الموجود ومساره الإضافي في مرحلة مبكرة. عند التعامل مع الاضطراب بشكل يومي ، من المهم تجنب المواقف المفاجئة والمفاجآت غير السارة. لذلك ، يجب أيضًا إعلام البيئة الاجتماعية الوثيقة بالضعف الصحي الحالي. نظرًا لوجود تغييرات بصرية ، فمن المهم تعزيز الثقة بالنفس في عملية نمو الطفل ونموه.
نظرًا لأن التدخلات الجراحية تُستخدم غالبًا لتحسين الوضع ، فإن الدعم النفسي للطفل لا يقل أهمية عن تقوية جهاز المناعة. من أجل التعامل مع عملية ما ، يحتاج الكائن الحي إلى دفاعات. يمكن بناء القوة العقلية بالتعاون مع معالج نفسي. بالإضافة إلى ذلك ، قدمت العلاجات المساعدة لتكون قادرة على التعامل مع تحديات المرض بشكل جيد عاطفيا. في بعض الحالات ، يجب على الآباء أيضًا التفكير في طلب العلاج النفسي.