أ التهاب اللفافة الناخر هي عدوى بكتيرية تصيب الجلد والأنسجة تحت الجلد والعضلات. أكثر مسببات الأمراض شيوعًا هي المكورات العقدية من المجموعة أ أو المكورات العنقودية أو المطثيات. يجب إزالة الأنسجة المصابة بالكامل حتى لا تعرض حياة المريض للخطر.
ما هو التهاب اللفافة الناخر؟

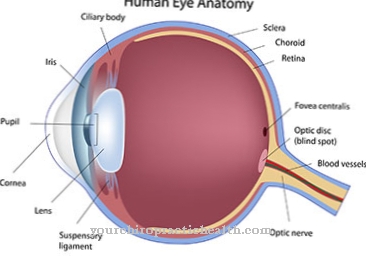
© designua - stock.adobe.com
التهاب اللفافة هو مرض ناخر في اللفافة. وهو التهاب في النسيج اللفافي يتسبب في موت الخلايا. يسمى المرض الالتهابي أيضًا التهاب اللفافة الناخر المحددة. تُعطى الإصابة على أنها حالة واحدة لكل 100000 نسمة. الالتهاب جرثومي ويظهر تقدمًا سريعًا.
تتأثر الجلد والأنسجة تحت الجلد مع تورط اللفافة. لهذا السبب ، يصنف المرض على أنه عدوى بكتيرية للأنسجة الرخوة. تشمل عوامل الخطر الأكثر أهمية اضطرابات الدورة الدموية لأنها يمكن أن تحدث في سياق أمراض التمثيل الغذائي عالية المستوى. اعتمادًا على نوع الممرض البكتيري ، يتم تمييز مجموعتين فرعيتين من التهاب اللفافة الناخر.
يشار إلى هذه المجموعات الفرعية بالنوع الأول والنوع الثاني من المرض ويمكن أن تظهر دورات مختلفة. تكون العدوى أكثر حدة بشكل عام عند مرضى نقص المناعة. إذا وصلت البكتيريا المعنية إلى مجرى الدم لهؤلاء المرضى ، فإن خطر الإصابة بالإنتان أو الصدمة الإنتانية مرتفع. نتيجة لذلك ، يمكن أن يتطور التهاب اللفافة الناخر إلى حالة تهدد حياة مرضى نقص المناعة.
الأسباب
غالبًا ما يتأثر الأشخاص المصابون باضطرابات الدورة الدموية في الأوعية المحيطية بالتهاب اللفافة الناخر. كما تؤدي اضطرابات التصريف اللمفاوي ونقص المناعة إلى تعزيز تطور المرض. الاضطرابات الأيضية ، وخاصة مرضى السكري ، معرضة للخطر بشكل خاص. عادة ما تحدث العدوى عن طريق آفات أو خراجات على الجلد تسمح للبكتيريا بدخول الأنسجة تحت الجلد.
يمكن أن تؤدي الحقن العضلية مثل الحقن العلاجية لمرض السكري أو التدخلات الجراحية العلاجية أيضًا إلى فتح البوابات إلى الأنسجة تحت الجلد للبكتيريا. تعتبر العقديات من المجموعة أ أهم مسببات الأمراض المسببة لالتهاب اللفافة الناخر. يمكن أن تسبب المكورات العنقودية أو المطثيات أيضًا العدوى نظريًا ، ولكن نادرًا ما تشارك في الممارسة السريرية.
أحيانًا تكون العدوى أيضًا عدوى مختلطة:
- التهاب اللفافة الناخر من النوع 1 ، على سبيل المثال ، يتوافق مع عدوى مختلطة هوائية - لاهوائية ويحدث بشكل أساسي بعد التدخلات الجراحية. * يحدث التهاب اللفافة الناخر من النوع 2 بسبب المكورات العقدية من المجموعة أ ، مما يجعلها أكثر أشكال العدوى شيوعًا.
- شكل خاص من التهاب اللفافة الناخر هو غرغرينا فورنييه في منطقة الفخذ والأعضاء التناسلية ، والتي تصيب الرجال بشكل خاص. الأطفال حديثو الولادة المصابون بالتهاب السرة أكثر عرضة للإصابة بالتهاب اللفافة الناخر في منطقة السرة.
الأعراض والاعتلالات والعلامات
يعاني مرضى التهاب اللفافة الناخر من أعراض غير محددة في بداية الإصابة. تشمل الأعراض الأولية بشكل أساسي الألم الموضعي وحمى شديدة بدرجة أو بأخرى. غالبًا ما ترتبط هذه الشكاوى في البداية بقشعريرة وإرهاق وعلامات مشابهة للعدوى.
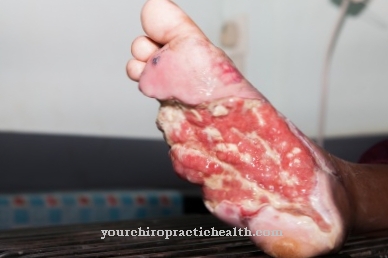
في غضون الأسبوع الأول ، تنتفخ المناطق ببطء بسبب العمليات الالتهابية. عادة ما يكون الجلد فوق بؤرة العدوى أحمر مزرق اللون ويصبح رمادي مزرق مع تقدمه. بسبب العمليات الالتهابية في الأنسجة تحت الجلد ، ترتفع درجة حرارة الجزء العلوي وغالبًا ما يلقي فقاعات متكدسة. تحتوي الفقاعات على سائل أحمر فاتح إلى داكن مع تناسق لزج.
في مرحلة متقدمة ، يصبح النسيج المصاب نخرًا. يمكن أن تكون النخرات أكثر أو أقل انتشارًا وعادة لا تؤثر فقط على الأنسجة الرخوة ، ولكن أيضًا على الأعصاب والعضلات. من هذه النقطة فصاعدًا ، لم يعد الألم موجودًا عادة ، حيث تموت الأعصاب الحساسة في المنطقة قطعة قطعة.
في معظم الحالات ، ترتفع حمى المريض أثناء هذه العمليات. عندما تصل مسببات الأمراض إلى مجرى الدم ، تحدث تجرثم الدم المؤقت في المرضى الأصحاء مناعياً ، والذي يوازنه الجهاز المناعي. في المرضى الذين يعانون من نقص المناعة ، يمكن أن تستمر تجرثم الدم وتؤدي إلى تعفن الدم.
التشخيص ومسار المرض
يمكن توثيق شوائب الهواء في اللفافة العضلية باستخدام التصوير المقطعي المحوسب عند تشخيص التهاب اللفافة الناخر. إذا كان هناك شك ، يتم إجراء التشخيص الميكروبيولوجي حيث يتم ثقب البثور أو أخذ الخزعات. يوفر إعداد الجرام معلومات تشخيصية مهمة. الثقافة الميكروبية هي واحدة من وسائل التشخيص القياسية.
التشخيص المبكر له تأثير إيجابي على التشخيص. بسبب التقدم السريع ، فإن معدل الوفيات مع التشخيص المتأخر مرتفع ، خاصة بالنسبة للنوع الثاني ، بنسبة 20 إلى 50 بالمائة. التكهن غير موات ، خاصة إذا كانت منطقة الجذع متورطة.
المضاعفات
في هذا المرض ، يعاني الناس من عدوى بكتيرية. ومع ذلك ، في معظم الحالات ، تتم إزالة الأنسجة المصابة بالكامل جراحيًا ، بحيث يمكن تجنب المضاعفات عادةً. يعاني المصابون بهذا المرض من ارتفاع في درجة الحرارة وكذلك من التعب والإرهاق.
يمكن أيضًا أن يحدث ألم في الأطراف والصداع ويقلل بشكل كبير من جودة حياة المريض. يوجد أيضًا تورم على الجلد وعادة ما يتحول الجلد نفسه إلى اللون البني. علاوة على ذلك ، سوف تتكون بثور على الجلد. إذا لم يتم علاج المرض ، تموت الأعصاب ويحدث شلل أو اضطرابات أخرى في الحساسية. عادة ما يكون تلف العصب هذا لا رجعة فيه ولا يمكن استعادته.
في الحالات الخطيرة ، يمكن أن يؤدي المرض أيضًا إلى تسمم الدم وبالتالي وفاة الشخص المعني. عادة ما يتم علاج المرض دون مضاعفات. بمساعدة المضادات الحيوية ، يمكن أن تكون معظم الشكاوى محدودة نسبيًا. مع التشخيص المبكر ، هناك مسار إيجابي تمامًا للمرض وليس انخفاض في متوسط العمر المتوقع للمريض.
متى يجب أن تذهب إلى الطبيب؟
تتطلب الأعراض مثل القشعريرة والحمى والتعب فحص الطبيب دائمًا. إذا تمت إضافة تغييرات الجلد إلى هذه الشكاوى ، فقد يكون السبب الكامن هو التهاب اللفافة الناخر ، والذي يجب تشخيصه وعلاجه على الفور. تشمل الفئات المعرضة للخطر الأشخاص الذين يعانون من اضطرابات الدورة الدموية أو نقص المناعة أو اضطرابات التصريف اللمفاوي. مرضى السكر والمرضى الذين يعانون من الخراجات أو إصابات الجلد أو الالتهابات البكتيرية معرضون أيضًا للخطر ويجب أن يتم إزالة الأعراض الموصوفة بسرعة.
إذا ظهرت الأعراض المرتبطة بالحقن العلاجية ، يجب إبلاغ الطبيب المسؤول. يجب استشارة الطبيب على أبعد تقدير عند ظهور نخر مرئي والألم المصاحب في الأطراف أو ظهور علامات تسمم الدم. يمكن للمصابين زيارة طبيب الأسرة أو طبيب الأمراض الجلدية. اعتمادًا على نوع وشدة التهاب اللفافة الناخر ، سيشارك اختصاصيون آخرون في العلاج. يجب معالجة المرض المتقدم كمريض داخلي ، مع إزالة النخر جراحيًا. نظرًا لارتفاع مخاطر الإصابة بالعدوى ، يجب أيضًا مراقبة أي جروح جراحية ومعالجتها من قبل أخصائي.
العلاج والعلاج
يعالج التهاب اللفافة الناخر جراحياً. يجب إزالة جميع الأنسجة الرخوة المصابة جذريًا في أسرع وقت ممكن. إذا تمت إزالة القليل من الأنسجة ، ينتشر التهاب اللفافة بسرعة عالية ويؤدي إلى فقدان الأنسجة بشكل كبير أو حتى الموت. مسببات العدوى من مسببات الأمراض شديدة العدوانية ، لذلك لا ينبغي ترك الجراثيم في الأنسجة أثناء العملية.
عادة ما يتم الجمع بين التدخل الجراحي والعلاج الدوائي. يتكون هذا العلاج من تناول الكليندامايسين ثلاث مرات يوميًا ، والذي غالبًا ما يتم تناوله مع البنسلين. العديد من مسببات الأمراض مقاومة للمضادات الحيوية. لذلك ، فإن العلاج بالمضادات الحيوية البحتة عادة ما يكون غير فعال. إذا تم استنفاد جميع الإجراءات الجراحية والطبية ولم يتم تحقيق أي تحسن ، يجب بتر الأطراف المصابة لإنقاذ حياة المريض.
يمكنك العثور على أدويتك هنا
أدوية لإحمرار الجلد والأكزيماالتوقعات والتوقعات
العلاج الجراحي الفوري يحسن بشكل كبير من تشخيص المريض. عوامل مثل تقدم العمر المتأثرين ، والجنس الأنثوي ، والأمراض المصاحبة مثل مرض السكري تؤثر أيضًا على التشخيص. وقد ثبت أيضًا أن التهاب اللفافة الناخر في جذع الجسم يرتبط بنظرة أسوأ بكثير للمصابين. وبالمثل ، يمكن الإشارة إلى معدل البتر المتزايد بشكل ملحوظ ومعدل الوفيات في حالة التهاب اللفافة الناخر ، خاصة بعد العلاج بالحقن. لذلك ، يجب أن تكون معرفة كل هذه العوامل التنبؤية المختلفة أساسًا لقرار الطبيب السريع في وقت دخول المرضى الداخليين.
بعد العلاج الجراحي ، يعد العلاج المركب الطبي المكثف وإعطاء المضادات الحيوية محور التركيز الرئيسي للمصابين. قد تؤدي الجراحة إلى احتياج المرضى لكميات كبيرة من السوائل الوريدية. يوصى أيضًا بالعلاج في غرفة الأكسجين عالية الضغط بعد ذلك. ومع ذلك ، لم يتم تحديد مدى فائدة ذلك.
إذا تطورت متلازمة الصدمة التسممية أثناء المرض ، يتم إعطاء الغلوبولين المناعي. يبلغ معدل الوفيات العام 30٪. يكون التشخيص ضعيفًا عند المرضى المسنين ، مصحوبًا باضطرابات طبية أخرى وفي مرحلة متقدمة من المرض. يؤدي التأخير في التشخيص والعلاج ، وعدم كفاية إزالة الأنسجة الميتة ، إلى تفاقم الإنذار.
منع
نظرًا لأن ضعف الدورة الدموية ونقص المناعة يعتبران من عوامل الخطر للإصابة بالتهاب اللفافة الناخر ، يمكن تفسير تدابير تقوية جهاز المناعة وتحسين الدورة الدموية على أنها تدابير وقائية بالمعنى الواسع.
الرعاية اللاحقة
بعد الاستئصال الجراحي لالتهاب اللفافة الناخر ، من المهم جدًا إجراء فحص متابعة مكثف للأنسجة.تُستخدم عينات الأنسجة المأخوذة بانتظام لفحص ما إذا كان لا يزال من الممكن اكتشاف البكتيريا. يتم وصف المضادات الحيوية للمرضى المصابين.
ومع ذلك ، تتمثل إحدى المشكلات في أن العديد من البكتيريا التي تسبب التهاب اللفافة الناخر تقاوم المضادات الحيوية التقليدية. هناك خطر من أن تتشكل جروح جديدة وتتضخم بسرعة. لهذا السبب ، يتم إعطاء مستحضرات مختلفة في الأيام القليلة الأولى بعد العملية ويتم إجراء الاختبارات لتحديد ما إذا كانت أي بكتيريا محتملة قد تعرضت للهجوم.
عندما يتم العثور على مضاد حيوي مناسب ، يعتمد المرضى على تناول المستحضر لعدة أسابيع. هذه هي الطريقة الوحيدة لتقليل خطر تكرار التهاب اللفافة الناخر. إذا تم بالفعل مهاجمة الأعضاء أو الأطراف من قبل المرض ، فقد يتعين إجراء مزيد من العمليات والعلاجات من أجل علاج الآثار طويلة المدى للمرض.
يعتبر مرضى السكري من الفئات المعرضة للخطر. بما أن مرض السكري يزيد بشكل كبير من حدوث الجروح ، يحتاج مرضى السكري إلى رعاية مركزة. يجب أن يضمن الفحص المنتظم ، على سبيل المثال من قبل طبيب السكري ، أنه حتى الجروح الصغيرة لا تتشكل. هذا لمنع البكتيريا من التعشيش في الأنسجة والتسبب في التهاب اللفافة الناخر.
يمكنك أن تفعل ذلك بنفسك
يُعد التهاب اللفافة الناخر خطرًا على الحياة ، ويجب ألا يحاول المصابون بأي حال من الأحوال معالجة الاضطراب بأنفسهم. لكن هذا لا يعني أن المرضى لا يستطيعون المساعدة في تقليل المخاطر والتخفيف من عواقب مسار المرض. كلما أسرعنا في التعرف على التهاب اللفافة على هذا النحو ، زادت فرص تجنب البتر.
يجب على أعضاء المجموعات المعرضة للخطر ، بما في ذلك على وجه الخصوص مرضى السكري والأشخاص الذين يعانون من نقص المناعة ، مراقبة الإصابات اليومية الصغيرة عن كثب وتحديد أعراض التهاب اللفافة. يجب على أي شخص يعاني من مرض السكري ويصاب فجأة بالحمى بعد فترة وجيزة من إصابة طفيفة أثناء تقشير البطاطس ألا يرفض هذا الأمر باعتباره بداية لنزلة برد ، ولكن بدلاً من ذلك استشر الطبيب كإجراء احترازي. يجب على مرضى الخطر أيضًا تقليل مخاطر إصابتهم. لا يمكن دائمًا تجنب الجروح أو السحجات الصغيرة. ومع ذلك ، يمكن تقليل احتمالية الحدوث. على وجه الخصوص ، يجب دائمًا ارتداء القفازات الواقية عند القيام بأعمال البستنة والقيام بالأعمال اليدوية.
في حالة حدوث إصابة على أي حال ، يجب تنظيف الجرح وتطهيره على الفور. يمكن أن تقلل الرعاية الأولية المثلى للجرح من خطر العدوى وبالتالي التهاب اللفافة. يمكن لمرضى السكر أيضًا أن يساعدوا في تقوية جهاز المناعة لديهم وتحسين تدفق الدم إلى الأطراف من خلال اتباع نظام غذائي صحي وممارسة التمارين الرياضية بانتظام. هذا يقلل أيضًا من خطر الإصابة بالتهاب اللفافة.

.jpg)


.jpg)