المريض مع متلازمة شنيتزلر يعانون من خلايا النحل المزمنة وآلام العظام وزيادة في الأجسام المضادة وحيدة النسيلة في جزء جاما. لا يوجد علاج سببي لمرض المناعة الذاتية لأن المسببات غير معروفة. أثبت علاج PUVA نفسه ضد خلايا النحل.
ما هي متلازمة شنيتزلر؟

© rumruay - stock.adobe.com
ال متلازمة شنيتزلر هو مرض نادر لم يتم تشخيصه بعد ، وقد سمي على اسم طبيب الجلدية الفرنسي L. Schnitzler. أصبح أول شخص يصف المرض في عام 1972. لم تُعرف سوى بضع مئات من الحالات منذ الاكتشاف. في المتوسط ، يحدث المرض بشكل متكرر بعد سن الخمسين. في الماضي ، نادرًا ما كان هناك من هم دون سن 35 عامًا.
تتميز متلازمة شنيتزلر بالشرى المزمنة والزيادة المرضية في الأجسام المضادة أحادية النسيلة في جزء جاما من بروتينات الدم. تمتلك الأجسام المضادة وحيدة النسيلة بنية جزيئية متطابقة وتتخصص في نفس المحدد لمولد الضد المحدد.
نظرًا لندرتها ، لم يتم بعد البحث عن متلازمة شنيتزلر بشكل قاطع. تأتي غالبية نتائج البحث من الأبحاث الحديثة وتتعلق بحوالي 100 حالة معروفة فقط. بسبب هذا الموقف البحثي ، يجب تصنيف جميع الارتباطات بمتلازمة شنيتزلر على أنها غير مؤكدة إلى حد ما.
الأسباب
تشير نتائج البحث الحالية حول متلازمة شنيتزلر إلى مسببات المناعة الذاتية. ومع ذلك ، لم يتم بحث العلاقة السببية بشكل قاطع. يعتمد البحث على اقتراح مرض المناعة الذاتية بشكل رئيسي على الأجسام المضادة وحيدة النسيلة لكسر جاما ، والتي كان يمكن اكتشافها سابقًا في جميع المرضى.
لا يُعرف الكثير عن المسببات المرضية لأمراض المناعة الذاتية. تعتبر البرمجة الخاطئة لجهاز المناعة هي سبب مجموعة المرض. يبقى السبب الرئيسي لمتلازمة شنيتزلر الذي يؤدي إلى تفشي المرض في الظلام. يجب مراعاة بعض أنواع العدوى الفيروسية ، على سبيل المثال.
ومع ذلك ، لم يتم تحديد أمراض سابقة شائعة في الحالات التي تم فحصها حتى الآن. نظرًا لقلة عدد الحالات المعروفة ، من المحتمل أن يستغرق البحث في السبب سنوات أو حتى عقود.
الأعراض والاعتلالات والعلامات
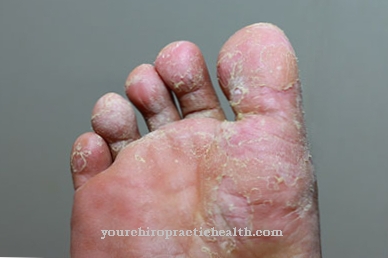
تأتي الأعراض الأولى لمتلازمة شنيتزلر من منطقة الأرتكاريا. في نصف المرحلة المبكرة تقريبًا بدون حكة ، يمكن أن تصبح حكة مع تقدم المرض. تهيمن الحمى الدورية وفقدان الوزن على الصورة. الشيء نفسه ينطبق على آلام المفاصل. تظهر خلايا النحل بشكل رئيسي على الجذع والذراعين والساقين. عادة لا تتأثر الكفوف والقدمين والرأس والرقبة بالآفات.
تم الإبلاغ أيضًا عن وذمة وعائية وآلام في العظام لدى بعض المرضى. يمكن أن يتطور أيضًا تورم العقدة الليمفاوية وتضخم الكبد والطحال والتعب. يتضخم الطحال والكبد عند بعض المرضى. متلازمة شنيتزلر مزمنة ويمكن أن تؤدي إلى الداء النشواني الجهازي.
بالإضافة إلى ذلك ، يصاب أكثر من عشرة بالمائة من الحالات بأمراض التكاثر اللمفاوي مثل سرطان الغدد الليمفاوية أو مرض والدنستروم. عادةً ما يستغرق حدوث هذه المضاعفات عشر سنوات أو حتى عشرين عامًا.
التشخيص ومسار المرض
يقوم طبيب الأمراض الجلدية بتشخيص متلازمة شنيتزلر على أساس الاختبارات السريرية والمخبرية. يُظهر الرحلان الكهربي المناعي اعتلال أحادي النسيلة. بالإضافة إلى ذلك ، يمكن زيادة ESR بشكل كبير. يمكن ملاحظة عدم انتظام في تعداد الدم مثل زيادة عدد الكريات البيضاء أو كثرة الصفيحات أو فقر الدم. فيما يتعلق بالتشخيص التفريقي ، يجب مراعاة متلازمة ستيل لدى البالغين بشكل خاص.
يجب أيضًا مراعاة الأورام اللمفاوية أو بروتينات كريو جلوبولين في الدم أو الذئبة الحمامية الجهازية في التشخيص التفريقي. وينطبق الشيء نفسه على وذمة كوينك ومتلازمة فرط IgD ومتلازمة CINCA ومتلازمة Muckle-Wells. حتى الآن ، افترضت الأبحاث وجود عدد كبير من المرضى الذين لم يتم الإبلاغ عنهم والذين من المفترض أن يتم تشخيصهم بشكل خاطئ بسبب العدد الكبير من التشخيصات التفاضلية.
لا يتأثر متوسط العمر المتوقع لمرضى متلازمة شنيتزلر. ومع ذلك ، يجب إجراء فحوصات منتظمة من أجل الكشف عن الأمراض الثانوية التكاثرية اللمفاوية في الوقت المناسب.
المضاعفات
يمكن أن تحدث مضاعفات مختلفة نتيجة لمتلازمة شنيتزلر. يعد فقدان الوزن والأمراض الثانوية مثل خلايا النحل نموذجًا للمرض. يمكن أن يكون هذا مصحوبًا بوذمة وألم في العظام وتورم في الغدد الليمفاوية. نادرا ما يحدث التعب المزمن.
عندما يتضخم الطحال والكبد ، يمكن أن يسبب ذلك أمراضًا مختلفة مثل الألم المستمر والتهاب الأعضاء. في أكثر من عشرة بالمائة من الحالات ، تتطور أمراض مثل سرطان الغدد الليمفاوية أو مرض والدنستروم - وهي مضاعفات تحدث عادةً بعد مرور عشرة إلى عشرين عامًا من المرض. يحمل الالتهاب المزمن أيضًا خطر الإصابة بالداء النشواني ، والذي يرتبط بدوره بمضاعفات خطيرة. أخيرًا ، تزيد متلازمة شنيتزلر من خطر الإصابة بتجلط الدم وأمراض العظام.
ينطوي علاج هذا المرض النادر على مخاطر الآثار الجانبية والتفاعلات الخطيرة. يمكن أن تسبب مسكنات الألم أحيانًا فقر الدم المرتبط بالالتهاب. يمكن أن يؤدي استخدام مضادات الهيستامين والكلوروكين إلى شكاوى في الجهاز الهضمي وألم في الأطراف والعضلات وغالبًا أيضًا إلى تهيج الجلد. يمكن أن تحدث الحكة والغثيان واحمرار الجلد كجزء من علاج PUVA. حب الشباب ، تصبغ الجلد والتهاب بصيلات الشعر نادرة جدا. يمكن أن يحدث النزيف في فراش الظفر أيضًا في حالات نادرة.
متى يجب أن تذهب إلى الطبيب؟
يجب دائمًا علاج متلازمة شنيتزلر من قبل الطبيب. لا يمكن لهذا المرض أن يشفي من تلقاء نفسه ، لذلك يعتمد الشخص المعني دائمًا على العلاج الطبي. فقط من خلال العلاج المبكر والمباشر يمكن منع المزيد من المضاعفات.
يجب استشارة الطبيب إذا كان المريض يعاني من حكة شديدة. ليس من غير المألوف أن تحدث الحمى وفقدان الوزن بشكل كبير. إذا حدثت هذه الشكاوى بدون سبب محدد ، يجب استشارة الطبيب على الفور. علاوة على ذلك ، غالبًا ما يشير الألم الشديد في العظام أو التعب العام والتعب إلى متلازمة شنيتزلر ويجب أيضًا فحصها من قبل الطبيب.
في حالة متلازمة شنيتزلر ، يمكن رؤية طبيب الأسرة. ثم يتم إجراء المزيد من العلاج من قبل أخصائي مختص ، على الرغم من أن الشفاء الكامل غير ممكن عادة نظرًا لأن متلازمة شنيتزلر يمكن أن تؤدي أيضًا إلى شكاوى نفسية أو اكتئاب ، يجب أيضًا استشارة طبيب نفساني.
العلاج والعلاج
تبين أن علاج متلازمة شنيتزلر صعب مثل التشخيص. نظرًا لأن الأسباب لم يتم توضيحها بشكل قاطع ، فلا يوجد علاج سببي متاح. يمكن تنفيذ علاجات الأعراض فقط. يمكن أن يكون علاج الأعراض صعبًا أيضًا. يصعب علاج الشرى على وجه الخصوص لأن مضادات الالتهاب غير الستيروئيدية قصيرة العمر أو غير فعالة بالنسبة للمرضى.
الشيء نفسه ينطبق على مضادات الهيستامين أو الهيدروكلوروكين أو الكلوروكين. حتى الآن ، تم إعطاء المرضى جلايكورتيكويد ، جلوبولين مناعي وفصادة البلازما على أساس تجريبي. ومع ذلك ، فإن هذه الإجراءات لم تثبت فعاليتها ضد خلايا النحل أيضًا. أثبت علاج PUVA فقط أنه الحل في بعض الحالات. العلاج أسهل لنوبات الحمى المتقطعة وآلام العظام.
مضادات الالتهاب غير الستيروئيدية مناسبة للعلاج في هذا السياق. يظهر فقر الدم الالتهابي أحيانًا على أنه أحد مضاعفات العلاج. ومع ذلك ، في الماضي ، كان يمكن علاج المرضى الذين يعانون من هذه المضاعفات بنجاح باستخدام الجلوكوكورتيكويد. في الحالات الفردية للمرض ، تم إعطاء مضادات الإنترلوكين 1 للمرضى. ثبت أن هذا العلاج فعال في حالات فردية. بالإضافة إلى العلاج ، تعتبر مراقبة المريض خطوة وقائية مهمة.
يجب معالجة المضاعفات مثل سرطان الغدد الليمفاوية في أسرع وقت ممكن. لذلك ، يُطلب من مرضى متلازمة شنيتزلر مراقبة مسار المرض الخاص بهم بعناية والاتصال بالطبيب في حالة الاشتباه في حدوث مضاعفات. على الرغم من وفاة مريض شنيتزلر بسبب مضاعفات المتلازمة أثناء الوصف الأول ، فإن حياة مرضى اليوم ليست في خطر مباشر بفضل التقدم الطبي.
يمكنك العثور على أدويتك هنا
➔ أدوية لتقوية جهاز المناعةمنع
لا تزال أسباب متلازمة شنيتزلر غير معروفة. وينطبق الشيء نفسه على أي مرض مناعي ذاتي آخر. لهذا السبب ، لا يمكن منع المتلازمة بصعوبة في ضوء حالة البحث.
الرعاية اللاحقة
تركز الرعاية اللاحقة لمتلازمة شنيتزلر على علاج الأعراض المميزة. كقاعدة عامة ، تختلف الشدة ومدتها. الأعراض النموذجية لمتلازمة شنيتزلر هي الشرى المزمن (خلايا النحل) وآلام العظام والعضلات وآلام المفاصل ونوبات الحمى والتعب والتهابات العين.
يمكن عادة تخفيف الأعراض التي ظهرت عن طريق الأدوية المضادة للالتهابات (ديكلوفيناك ، إيبوبروفين) أو جرعات عالية من الكورتيزون. ومع ذلك ، فإن الاستخدام المطول للكورتيزون يمكن أن يؤدي إلى آثار جانبية خطيرة. بعد الإقامة السريرية ، يوصى بزيارات منتظمة للطبيب من أجل التشخيص الروتيني. يجب مراقبة النتائج السريرية باستمرار أثناء المتابعة.
اختبارات الدم مطلوبة كل ثلاثة أشهر. لمتابعة رعاية متلازمة شنيتزلر بشكل عام ، فإن استهلاك بعض الأطعمة ليس له أي تأثير على مسار الأعراض. يمكن أن تكون الأعراض أقل وضوحًا في الصيف عنها في الشتاء. في الحالات الفردية ، يمكن تثبيط تأثيرات المادة الالتهابية إنترلوكين 1 بالأدوية.
ثم تظل الأعراض النموذجية بعيدة. مهمة أخرى لمتابعة الرعاية هي تحديد الأمراض الناتجة عن متلازمة شنيتزلر في مرحلة مبكرة. لذلك يمكن أن يكون هناك خطر الإصابة بالداء النشواني. لا يمكن استبعاد مرض الجهاز المكون للدم (سرطان الغدد الليمفاوية). يجب علاج متلازمة شنيتزلر مدى الحياة.
يمكنك أن تفعل ذلك بنفسك
في متلازمة شنيتزلر ، يتمثل أهم إجراء للمساعدة الذاتية في حماية المفاصل المصابة وتغيير نمط حياتك وفقًا لذلك. يجب إرشاد الأشخاص المصابين بشكل مكثف بالتدابير اللازمة من قبل أخصائي قبل بدء العلاج.
في حالة التغيرات الجلدية المستمرة ، قد تكون العلاجات المنزلية أو العلاجات المثلية مفيدة أيضًا. يجب على المريض استشارة طبيب الأسرة الذي يمكنه تقديم المزيد من الإجراءات ضد الحكة والاحمرار والنزيف. يمكن تحسين استقرار العظام والمفاصل من خلال إجراءات العلاج الطبيعي المناسبة. يجب على المريض الاتصال بمعالج فيزيائي ، وإذا أمكن ، التدرب بشكل مستقل في المنزل.
العلاج السريع في المستشفى مطلوب للمضاعفات الخطيرة مثل الداء النشواني AA. من الأفضل للأقارب استشارة خدمة الطوارئ الطبية حتى يمكن اتخاذ الإجراءات المضادة اللازمة على الفور. يمكن إعطاء أدوية الطوارئ. مهمة الطبيب الأساسية هي فحص مواقع الحقن. في حالة حدوث التهاب أو شكاوى أخرى هنا ، يلزم مزيد من العلاج. في حالة ظهور أعراض أخرى غير معتادة ، يجب إبلاغ الطبيب.

.jpg)
.jpg)






.jpg)